Mise à jour et résumé des résultats principales publications d'intérêt néphrologique sur l'épidémie COVID-19, par les membres de la commission de Néphrologie Clinique de la SFNDT
| Revue, date et titre | Question | Résultats | PMID/Lien | ||
|---|---|---|---|---|---|
|
Blood COVID and Coagulation: Bleeding and Thrombotic Manifestations of SARS-CoV2 Infection Al-Samkhari H et al.
|
Fréquence des atteintes thrombotiques et hémorragiques chez les patients hospitalisés pour COVID-19 et facteurs prédictifs. |
Etude multicentrique rétrospective sur 400 patients (dont 144 en soins intensifs). La fréquence des événements thrombotiques était de 9,5% (4,8% d'accidents thromboemboliques majeurs confirmés). La fréquence des accidents hémorragiques était de 4,8% (2,3% d'hémorragies sévères). La concentration de D-Dimères à l'admission était prédictive d'événements thrombotiques (OR 6,9), hémorragiques (OR 3,6) et de décès. Les autres marqueurs associés à la thrombose étaient une thrombocytose > 450 G/l (OR 3,6), une CRP > 100 (OR 2,6) et une VS > 40 mm/h (OR 2,6). |
Consulter l'article | ||
|
Am J Transplant Should Cyclosporine Be Useful in Renal Transplant Recipients Affected by SARS-CoV-2? Rodriguez-Cubillo et al.
|
Intérêt de la ciclosporine chez les patients transplantés rénaux atteints de COVID-19 |
Etude rétrospective sur 29 patients TR COVID+ comparant 2 stratégies : (1) minimisation des CNI vs (2) traitements par ciclosporine (dont 15 switches depuis tacrolimus). Les mTORi et le MMF étaient interrompus chez tous les patients. Dans le groupe 1, 3 décès sur 6 (50%) vs 3/23 (12,5% dans le groupe 2). |
Consulter l'article | ||
|
Am J Transplant Identifying scenarios of benefit or harm from kidney transplantation during the COVID-19 pandemic: a stochastic simulation and machine learning study Massie AB et al.
|
Surrisque de décès en cas de greffe rénale vs abstention de greffe rénale en période d’épidémie COVID-19 |
Mise au point d’un calculateur d’aide à la décision de transplantation rénale intégrant les caractéristiques de l’épidémie locale, le surrisque estimé de contracter le COVID-19 sans et avec greffe vs population générale, le risque estimé de décès en cas de COVID-19 dans les 2 cas, la durée d’attente estimée sur liste et les principales caractéristiques patient. Le calculateur est disponible gratuitement via www.transplant models.com/covid_sim/ |
Consulter l'article | ||
|
Am J Transplant COVID-19 in elderly kidney transplant revcipients. Crespo et al |
Série rétrospective monocentrique espagnole de cas de COVID-19 chez des patients âgés transplantés |
16 patients transplantés ayant > 65 ans (4.9% cohorte de transplantés). 2 patients transplantés dans les 2 mois précédent l’infection. Mortalité : 50% à J3. CCL : mortalité élevée et précoce chez le patient âgé transplanté. Très petite série, difficile de généraliser. |
Consulter l'article | ||
|
Am J Transplant Clinical Outcomes and Serologic Response in Solid Organ transplant Recipients with COVID-19: A Case Series from United States Fung et al. |
Etude rétrospective, américaine, monocentrique sur la sensibilité de la sérologie. |
Dix patients transplantés (7 reins, 1 foie, 1 cœur, 1 poumon). Les 7 patients hospitalisés ont eu une sérologie, prélevées avec un délai médian de 15 jours. CCL : Fiabilité de la sérologie chez le patient transplanté ? Très petite série, peu d’intérêt. |
Consulter l'article | ||
|
NEJM Hospitalization and Mortality among Black Patients with Covid-19 Price-Haywood et al. |
Etude rétrospective américaine monocentrique sur l’impact de l’ethnie sur le pronostic de l’infection à Covid-19. |
3481 patients inclus dans l’étude sur la positivité de la PCR SARS-Cov2. CCL : Ce sont les différences socio-démographiques liées à l’ethnie noire qui expliquent un sur-risque de mortalité (sujet brûlant...) |
Consulter l'article | ||
|
NEJM Remdesivir for 5 or 10 Days in Patients With Severe Covid-19 Goldman et al. |
Essai de phase 3 sur l’impact de la durée de traitement par Remdesivir sur le pronostic au cours de l’infection à Covid-19. Randomisé, ouvert, multicentrique, international (USA, Europe, Asie). |
Remdesivir : inhibiteur de l’ARN polymerase. Action anti-virale avec efficacité sur l’infection à Covid-19 in vitro. Inclusion de 397 patients ayant une pneumonie à SARS-Cov2 confirmée en PCR et une satO2 < 94% en AA. CCL : pas d’effet dose du Remdesivir. Plusieurs limites à l’étude : pas de groupe placebo, patients peu sévères (exclusion patients ventilés et/ou sous ECMO). Dans le groupe 10j, le traitement a été mené à terme chez seulement 44% des patients. Pas de monitoring de PCR au cours du suivi. |
Consulter l'article | ||
|
NEJM A randomized Trial of Hydroxychloroquine as Postexposure Prophylaxis for Covid-19 Boulware et al. |
Essai de phase 3 sur l’intérêt de l’hydroxychloroquine en traitement de prévention primaire après exposition au Covid-19. Randomisé, double-aveugle, contrôlé contre placebo, USA/Canada. |
Définition exposition : contact (<6 pieds, > 10 minutes) avec personne infectée. Inclusion de 821 patients dont 87.6% avec exposition à haut-risque. CCL : Pas d’intérêt de l’HCQ en traitement prophylactique après exposition à risque élevé ou modéré de transmission. |
Consulter l'article | ||
|
Lancet Physical Distancing, Face Masks, and Eye Protection to Prevent Person-To-Person Transmission of SARS-CoV-2 and COVID-19 : A systematic Review and Meta-Analysis Chu et al. |
Méta-analyse et revue. Intérêt des mesures de distanciation physique, port du masque et protection oculaire dans la prévention de l’infection à Covid-19. |
216 études, 25 697 patients. Transmission du virus : Aucun essai randomisé (faits sur le virus de la grippe). Deux essais en cours. |
Consulter l'article | ||
|
31 mai 2020 Kidney International The case of Complement activation in COVID-19 multiorgan impact Noris M et al. |
Revue sur le rôle potentiellement délétère de la dérégulation du complément dans les formes sévères de COVID-19. |
Le système du complément est impliqué en 1ère ligne dans la réponse immunitaire anti-virale, mais son activation dérégulée pourrait participer à la réponse inflammatoire excessive, à la souffrance endothéliale et à l’activation de la coagulation observées dans les formes sévères de COVID-10. Des series autopsiques de COVID-19 ont révélé des dépôts de MBL, C4, C3 et C5b-9 dans les cellules épithéliales alvéolaires et certaines cellules inflammatoires et pneumocytes ; ces patients décédés avaient également des niveaux circulants de C5a élevées ; dans le rein, des dépôts de C5b9 ont été observés dans les tubules et à moindre degré dans les glomérules de patients décédés. Les auteurs détaillent les données expérimentales pré-cliniques en faveur d’une implication du complément dans les infections à SARS-COV (avec un versant protecteur et un versant délétère) proposent l’hypothèse que le blocage de la voie terminale du complément (par l’eculizumab) pourrait prévenir l’évolution vers la défaillance multiviscérale et la mort dans la COVID-19. |
Consulter l'article | ||
|
31 mai 2020 cJASN Clinical Features of Maintenance Hemodialysis Patients with 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China Wu J et al. |
Focus sur la présentation clinique de la COVID-19 chez les patients en hémodialyse chronique à Wuhan. | Etude rétrospective monocentrique à Wuhan (janvier-mars 2020) portant sur 49 patients HDC hospitalisés pour COVID-19, et 52 patients contrôles (non dialysés, appariés en âge, sexe et comorbidités) hospitalisés pour COVID-19. - Age médian 62 ans - Patients HDC moins symptomatiques : asthénie/AEG (59% vs 83%), toux (49% vs 71%), fièvre (47% vs 90%). - Patients HDC : anomalies biologiques plus marquées (lymphopénie, élévation des CPK, troponine, myoglobine, BNP, procalcitonine), atteinte pulmonaire plus souvent bilatérale, - Patients HDC : plus de complications (choc, SDRA, arrythmie, atteinte cardiaque, plus de ventilation non-invasive (25% vs 6%) - Patients HDC : plus de transfert en Réa (6% vs 2%) et plus de décès (14% vs 4%) Au total : en comparaison à des patients appariés non dialysés, les patients HDC ont des formes moins symptomatiques initialement mais plus graves de COVID-19, avec une mortalité plus importante. |
Consulter l'article | ||
|
31 mai 2020 Kidney360 Peritoneal Dialysis for Acute Kidney Injury Treatment in the United States: Brought to You by the COVID-19 Pandemic. Srivatana V et al. |
Peut-on utiliser la DP en urgence au cours de la COVID-19 ? |
La DP a été utilisée en urgence pour des patients COVID-19 présentant une IRA, en particulier à New-York, du fait du manque de matériel et de personnel d’hémodialyse. Les auteurs reviennent sur les avantages de la DP en situation d’urgence (en particulier, la stabilité hémodynamique et l’absence de complications thrombotiques et d’anticoagulation nécessaire), discutent les contre-indications de la technique et les méthodes possibles de mise en place du KT de DP, et proposent une prescription de base pour les patients en aigu, dans les 24 premières heures puis au-delà. Au total : plaidoyer en faveur de la DP, surtout pour les centres qui ont déjà une bonne expérience de la technique, et conseils pratiques sur la mise en place de la technique chez les patients aigus COVID-19. |
Consulter l'article | ||
|
31 mai 2020 JASN Presentation and Outcomes of Patients with ESKD and COVID-19. Valeri AM et al. |
Les patients IRCT dialysés, qui sont immunodéprimés et présentent des comorbidités, ont-ils un risque important de COVID-19 sévère ? |
Etude rétrospective monocentrique (Columbia University Irving Medical Center) portant sur 59 patients dialysés (57 HD et 2 DP) hospitalisés pour COVID-19. - Age médian 63 ans, 56% hommes, 75% hispaniques, 8% anciens greffés (sans IS) Conclusion : les patients dialysés sont une population à risque de formes sévères de COVID-19, avec une mortalité importante (31%) chez les patients hospitalisés, ce qui encourage à prendre toutes les mesures possibles pour les protéger. |
Consulter l'article | ||
|
31 mai 2020 JASN Acute Kidney Injury in COVID-19: Emerging Evidence of a Distinct Pathophysiology. Batlle D et al. |
Revue sur la fréquence de l’IRA au cours des infections sévères COVID-19, et sur les mécanismes impliqués dans cette IRA. Appel à une meilleure caractérisation de l’atteinte rénale dans les futures études COVID-19. |
Plusieurs mécanismes semblent impliqués dans l’IRA au cours de la COVID-19 sévère en plus des facteurs de risque classiques (sepsis, hypotension, hypoxie, rhabdomyolyse) :
|
|
||
|
24 Mai 2020 Am J Transplant COVID-19 in solid organ transplant recipients: Initial report from the US epicenter Pereira MR et al. |
Etude de cohorte rétrospective multicentrique (2 hôpitaux new-yorkais) à visée descriptive menée sur les 3 premières semaines de l'épidémie dans la ville. Critères d'inclusion : patients de plus de 18 ans antécédents de transplantation d'organe solide test par RT-PCR sur écouvillon naso-pharyngé positif pour le SARS-CoV-2 entre le 13/03/2020 et le 3/04/2020 |
90 patients COVID-19 transplantés d'âge médian de 57 ans et comprenant 59% d'hommes, durée médiane de suivi (entre le test positif et le décès ou dernier suivi) : 20 jours (IQR : 14-24 jours) Rein =46, poumon =13, foie =9, cœur =3, multi-organes =3 Délai transplantation - COVID-19 : médiane de 6.6 ans avec 3 patients transplantés il y a moins d'un mois et 13 dans l'année précédente. 22 pts avec infection légère, 41 formes modérées et 27 formes sévères. Présentation clinique similaire à la population générale (fièvre, toux, dyspnée, asthénie, myalgie, diarrhée). Suspicion de contamination nosocomiale pour 3 sujets. 7 patients testés négatifs avec positivation secondaire. 8 patients initialement ambulatoire et hospitalisés secondairement au bout de 3 à 4 jours. Patients hospitalisés (n=68, 76%) : diminution des doses d'immunosuppresseurs chez la majorité des patients (88% pour les antimétabolites), 91% ont été traités par HYDROXYCHLOROQUINE, 66% par AZYTHROMYCINE. Pas d'allongement du QTc constaté TOCILIZUMAB chez 14 patients avec dégradation rapide, dont 3 sont décédés, 4 hospitalisés en soins intensifs, CORTICOSTEROIDES chez 16 patients : 3 décès 35% des patients hospitalisés ont été ventilés mécaniquement. Aucun n'a nécessité d'ECMO 34% ont été admis en soins intensifs et 16 sont décédés (24% des patients hospitalisés) dont 4 avaient refusé l'intubation ou l'admission en soins intensifs. 54% sont sortis de l'hôpital dont 1 réadmis par la suite pas de cas de complication thrombo-embolique ni de rejet de greffe |
Consulter l'article | ||
|
22 Mai 2020 NEJM Remdesivir for the Treatment of Covid-19 — Preliminary Report Beigel JH et al. |
Evaluer l'efficacité et la sécurité du remdesivir dans le traitement de l'infection COVID-19 60 sites inclus (USA, Europe, Asie) Entre le 21/02 et le 19/04 |
Essai thérapeutique contrôlé randomisé en double-aveugle multicentrique et multinational (USA, Europe et Asie) Randomisation 1:1 pour les 2 bras (remdesivir et placebo) stratifiée sur le centre et la sévérité de la maladie Bras traitement = remdesivir IV à la posologie de 200 mg à J1, puis 100 mg par jour de J2 à J10 ou jusqu'à sortie d'hospitalisaton versus Bras placebo = solution saline de même volume et même voie d'administration en double aveugle 1063 pts COVID-19 randomisés dans les 2 bras : remdesivir (541) et placebo (522) avec un âge moyen de 58,9 ans et 64,3% d'hommes. Les groupes étaient comparables sur leurs caractéristiques mesurées Résultats préliminaires sur 391 patients traités et 340 patients témoins (132 patients dans le groupe remdesivir et 169 dans le groupe placebo toujours en cours de suivi à J29) Délai de récupération significativement plus court dans le groupe Remdesivir que le groupe placebo (11 jours vs 15 jours, RR=1,47, p<0.001) en particulier dans chez les patients avec forme modérée. Pas de différence dans les formes sévères avec ventilation Mortalité de 7,1% pour le groupe remdesivir contre 11,9% pour le groupe placebo (HR=0.74, IC95% : 0.50 à 1.10) 21,1% d'effets indésirables avec le remdesivir contre 27,0% avec le placebo |
Consulter l'article | ||
|
22 Mai 2020 The Lancet Hydroxychloroquine or chloroquine with or without a macrolide for treatment of COVID-19: a multinational registry analysis Mehra et al. |
Etude observationnelle rétrospective multinationale de cohorte de patients traités par hydroxychloroquine ou chloroquine, en association ou non avec l'azythromycine 671 hôpitaux répartis sur tous les continents, les données étant extraites automatiquement à partir des dossiers médicaux numériques à partir des critères suivants : hospitalisation entre le 20 décembre et le 14 avril 2020 pour une infection COVID-19 confirmée par un test PCR et statut de sortie d'hospitalisation ou de décès connu |
Inclusion de 96 032 patients hospitalisés pour infection à SARS-CoV-2 et provenant de 671 hôpitaux dont une majorité de Nord-américains (67,9%) avec un âge moyen de 53,8 ans, 53,7% d'hommes, un IMC moyen à 27,6 et de nombreuses comorbidités : 31% d'hypercholestérolémie, 27% d'hypertension et 14% de diabète. Durée moyenne d'hospitalisation : 9,1 jours - Mortalité hospitalière 11%. Les autres antiviraux ont été utilisés dans 41% des cas avec en premier lieu le lopinavir-ritonavir puis la ribavirine 1868 patients avec chloroquine seule, 3016 avec hydroxychloroquine seule, 3783 avec chloroquine + macrolide and 6221 avec hydroxychloroquine + macrolide. Il n'y avait pas de différence significative sur les variables mesurées entre les groupes DC concernant des hommes âgés, obèses noirs ou hispaniques avec plusieurs comorbidités dont le diabète, les coronaropathies, hypercholestérolémie, insuffisance cardiaque et arythmie principalement Etre une femme, être d'origine asiatique, être traité par inhibiteurs de l'enzyme de conversion ou par statines semble au contraire protégé du risque de décès hospitalier Le traitement par hydroxychloroquine ou chloroquine semble augmenter le risque de décès durant l'hospitalisation par rapport à un autre traitement antiviral via l'augmentation des troubles du rythme cardiaque (p<0.001) avec un risque accru pour tous les groupes de traitement comparé au groupe contrôle (9,3%) : hydroxychloroquine seule (18%, HR=1,34), hydroxychloroquine + macrolide (24%, HR=1,45), chloroquine seule (16%, HR=1,37) et chloroquine + macrolide (22%, HR=1,37) Les atteintes cardiaques avant l'exposition au traitement ainsi que la BPCO sont également des facteurs prédisposants. Ces résultats suggèrent que ces schémas thérapeutiques ne devraient pas être utilisés en dehors des essais cliniques et une confirmation urgente des essais cliniques randomisés est nécessaire. |
Consulter l'article | ||
|
19 Mai 2020 Nature Medicine Artificial intelligence–enabled rapid diagnosis of patients with COVID-19 Mei et al. |
Evaluation d'un algorithme de diagnostic d'infection à SARS-CoV-2 prenant en compte les données cliniques, épidémiologiques, et de scanner thoracique, utilisant l'intelligence artificielle. |
Etude rétrospective sur 905 patients s'étant présentés entre le 17 Janvier et le 3 Mars dans l'un des 18 centres de 13 provinces de Chine. Critères d'inclusions : exposition au SARS-CoV-2, fièvre, et au moins un test par RT-PCR Objectif principal : comparaison des courbes ROC de trois modèles ; le premier est un modèle basé uniquement sur les images de scanner thoracique, le deuxième est un modèle basé sur les données cliniques. Le dernier modèle est un modèle prenant en compte l'intégralité des informations scanographiques et cliniques. Références : un radiologue expérimenté (> 10 ans d'expériences) et un radiologue junior devaient se prononcer sur le diagnostic d'infection à SARS-CoV-2 en se basant sur les données scanographiques et les données cliniques. Le modèle joint utilisant les données cliniques, biologiques, et d'imagerie a montré une sensibilité de 84.3%, une spécificité de 82.8% avec une AUC de 0.92 Le modèle CNN n'utilisant que les données d'imagerie a obtenu une sensibilité de 83.6%, une spécificité de 75.9% et une AUC de 0.86 Le modèle MLP n'utilisant que les données cliniques a obtenu une sensibilité de 80.6%, une spécificité de 68.3% et une AUC de 0.80 Le radiologue expérimenté avait une sensibilité de 74.6% avec une spécificité de 93.8% (AUC 0.84). Le radiologue moins expérimenté avait une sensibilité de 56% et une spécificité de 90.3% (AUC 0.73) Attention étude rétrospective sur des effectifs réduits (905 patients) et beaucoup de patients COVID+ (généralisation non évidente) |
Consulter l'article | ||
|
14 Mai 2020 An Pulmonary Arterial Thrombosis in COVID-19 With Fatal Outcome: Results From a Prospective, Single-Center, Clinicopathologic Case Series Lax SF et al. |
Étude d'autopsie prospective dans un service de pathologie, à l'hôpital Graz II en Autriche. |
Du 28 février au 14 avril 2020, 242 patients atteints de COVID-19 dont 48 décès Une autopsie a été pratiquée sur 11 des 48 patients décédés (23%) - 10 choisis au hasard Pas d’évènement TE décelé en pré mortem Poumons : - différents stades de lésions alvéolaires diffuses, notamment œdème, membranes hyalines et prolifération de pneumocytes et de fibroblastes. - Thrombose des artères pulmonaires de petite et moyenne taille chez les 11 patients, associée à un infarctus chez 8 patients et à une bronchopneumonie chez 6 patients. Foie : Prolifération des cellules de Kupffer chez tous les patients, associée à une congestion hépatique chronique chez 8 patients. Stéatose hépatique, fibrose portale, infiltrats lymphocytaires et prolifération ductulaire, cholestase lobulaire, nécrose aiguë des cellules hépatiques, et thrombose de la veine centrale. Parmi les autres constatations fréquentes, lésions des tubules proximaux, pancréatite focale, hyperplasie adrénocorticale et déplétion lymphocytaire de la rate et des ganglions lymphatiques. L'ARN viral était détectable dans les muqueuses pharyngiennes, bronchiques et coliques, mais pas dans la bile. Une prophylaxie stricte de la thrombose, des études rapprochées en laboratoire et en imagerie, et un traitement anticoagulant précoce pour les cas suspectés de thrombose artérielle pulmonaire ou de thromboembolie veineuse doivent être envisagés. |
Consulter l'article | ||
|
13 Mai 2020 Science Estimating the burden of SARS-CoV-2 in France Salje et al.
|
Analyse croisée de l'épidémiologie du SARS-CoV-2 en France et sur le Diamond Princess. Impact du confinement. |
Parmi les patients infectés, en moyenne 3,6% sont hospitalisés (45,9% chez les hommes de plus de 80 ans) et 19% des patients hospitalisés sont admis en réanimation. Parmi les hospitalisés le sexe masculin est associé à un risque relatif de décès de 1,47. Le confinement a fait diminuer la transmission du SARS-CoV-2 en faisant passer le R0 de 2,9 à 0,67. En sortie de confinement l'étude estime à 4,4% le nombre de français infectés. |
Consulter l'article | ||
|
13 Mai 2020 PNAS The airborne lifetime of small speech droplets and their potential importance in SARS-CoV-2 transmission Stadnytskyi et al.
|
Persistance du SARS-CoV-2 dans l’air dans un environnement confiné | Des personnes infectées à SARS-CoV-2 parlant fort émettent des microgouttelettes de salive qui persistent dans l’air entre 8 à 14 min en environnement confiné | Consulter l'article | ||
|
13 Mai 2020 Am J Transplantation The combination of lopinavir/ritonavir and hydroxychloroquine is responsible for excessive tacrolimus trough level and unfavorable outcome Xia et al.
|
|
|
Consulter l'article | ||
|
11 Mai 2020 Lancet Organ procurement and transplantation during the COVID-19 pandemic Loupy et al.
|
Nombre de greffes d’organes solide en période COVID-19 en France et aux USA. |
Entre le 28/02/2020 le nombre moyen de greffes d’organes solides par jour est passé de 21 à 3 en France et de 110 à 60 aux USA. Dans les deux pays le rein est l’organe dont le nombre de transplantation a le plus diminué. |
Consulter l'article | ||
|
7 Mai 2020 Acute kidney injury in hospitalized patients with COVID-19: a meta-analysis Journal of Infection Ng et al. |
|
Incidence d’IRA: 3% parmi tous les patients hospitalisés et 19% parmi les patients hospitalisés en soins intensifs. Recours à la dialyse : 2% parmi tous les patients hospitalisés et 16% parmi les patients hospitalisés en soins intensifs. |
Consulter l'article | ||
|
7 mai 2020 NEJM Observational Study of Hydroxychloroquine in Hospitalized Patients with Covid-19 Geleris J et al. |
Etude obeservationnelle retrospective monocentrique comparant le pronostic des patients traités ou non par Hydroxychloroquine. Extraction de données automatisée du New York–Presbyterian Hospital. Inclusion de tous les patients ayant eu un test virologique positif à Coronavirus entre le 7 mars et le 8 avril. Exclusion de tous les patients décédés, transférés en soins critiques ou dans une autre structure durant les 24 premières heures. Mise en place d’un score de propension pour s’assurer de la comparabilité des groupes |
|
Consulter l'article | ||
|
22 Avril 2020
Kidney Int
Could ferritin help the screening for COVID-19 in hemodialysis patients? Bataille S et al. |
Etude rétrospective monocentrique sur la ferritinémie des patients dialysés selon la présence ou non d’une COVID |
|
Consulter l'article | ||
|
Mai 2020 JASN Clinical Characteristics of and Medical Interventions for COVID-19 in Hemodialysis Patients in Wuhan, China Xiong F et al. |
Etude rétrospective multicentrique sur 65 centre de dialyse dans la région de Wuhan. Etude épidémiologique des patients ayant eu un diagnostic virologique confirmé. |
|
Consulter l'article | ||
|
8 mai 2020 The Lancet Triple combination of interferon beta-1b, lopinavir–ritonavir, and ribavirin in the treatment of patients admitted to hospital with COVID-19: an open-label, randomised, phase 2 trial Hung IF et al. |
|
127 patients inclus, âge médian 51 ans, 47% de femmes. Délai médian après apparition des symptômes 5j. Comorbidités : diabète (14%), HTA (29%) Score News2 baseline : 2 Délai de négativation plus court de la PCR dans le groupe traitement combiné (7j vs 12j) Amélioration plus rapide du NEWS2 dans le groupe traitement combiné : score 0 obtenu à 4j vs 8 j Durée de séjour plus faible dans le groupe traitement combiné (9j vs 14.5j) Nombreux EI (48%), similaires dans les 2 groupes Pas de différence dans les dosages d’Il6 ou de TNFα. Limites :
|
Consulter l'article | ||
|
1er Mai 2020 NEJM Cardiovascular Disease, Drug Therapy, and Mortality in Covid-19 Mehra MR et al. |
Etude pronostique rétrospective multinationale de cohorte étudiant l’impact pronostique des maladies cardiovasculaires et leur traitement (IEC/ARA2/statines/ß-bloquants) sur la mortalité liée au COVID-19 |
910 patients infectés par le SARS-CoV-2 inclus dont 65% européens avec un age moyen de 49 ± 16 ans, 60% d'hommes, 64% blancs et 19% asiatiques avec une durée d'hospitalisation moyenne de 10,7 ± 2,7 jours et une mortalité globale de 5,8% des patients hospitalisés, dont 24,7% en réanimation 31% de dyslipidémie, 26% d'hypertension, 14% de diabète, 17% d'exposition tabagique (6% tabagisme actif) et 11% de maladies cardiovasculaires dont arythmie (3%) ou insuffisance cardiaque (2%) 9% traités par IEC, 6% par ARA2, 10% par statines, 6% par ß-bloquants, 3% par anti-agrégant plaquettaire et 9% de traitements hypoglycémiants (3% d'insuline) Comparaison entre survivants/non-survivants : les patients décédés sont plus âgés (+7 ans), plus souvent des hommes (+6%), plus souvent touchés par le diabète (+5%), la dyslipidémie (+5%), les coronaropathies (+9%), l'insuffisance cardiaque (+4%), l'arythmie (+4%), la BPCO (+4%) et le tabagisme actif (+4%). A contrario, les survivants sont plus souvent traités par IEC (+6%) et statines (+3%) mais pas d'association avec les ARA2 (-2%) Analyse prédictive du risque de décès : sur-risque significatif si âge supérieur à 65 ans (OR=1,93), si coronaropathies (OR=2,70), si insuffisance cardiaque (OR=2,48), si arythmie (OR=1,95), BPCO (OR=2,96). A contrario, facteurs protecteurs du sexe féminin (OR=0,79), prise d'IEC (OR=0,33) et statines (0,35) Plus grande cohorte actuellement étudiée avec méthodologie robuste |
Consulter l'article | ||
|
29 avril 2020 The LANCET Remdesivir in adults with severe COVID-19: a randomised, double-blind, placebo-controlled, multicentre trial Wang Y et al. |
Essai randomisé, contrôlé contre placebo, en double aveugle. Inclusion de patients adultes hospitalisés dans 10 hôpitaux de Wuhan (Chine) pour infection à SARS-CoV-2 sévère avec les critères suivants : test PCR positif + pneumopathie visible à l'imagerie thoracique + saturation en O2 <95% en air ambiant + évolution des symptômes inférieure à 12 jours |
237 patients randomisés : 158 dans le bras remdesivir et 79 dans le bras placebo avec très peu de perdu de vue ou de déviation au protocole. Age médian 65 ans, 56% d'hommes (remdesivir) vs 65% (placebo). Comorbidités f réquentes : hypertension (environ 40%), diabète (environ 25%), coronaropathie (environ 8%). Délai d'amélioration clinique dans le bras remdesivir pas significativement différent du délai dans le bras placebo : médiane de 21 jours vs 23 jours respectivement soit un HR=1,23 [IC 95%: 0,87 - 1,75]. Les résultats sont similaires en per-protcole. Pas de différence significative sur la mortalité toute cause à 28 jours (légère sur-mortalité même avec le remdesivir entre J10 et J28), ni sur l'amélioration clinique à J7, J14 ou J28 ou la durée de ventilation mécanique, bien que la tendance soit en faveur du remdesivir A 28 jours, près de 60% d’amélioration clinique et presque aucune charge virale détectable dans les prélèvements respiratoires hauts avec toutefois plus de virus détectés à 28 jours avec le remdesivir. 66% d'effets indésirables avec le remdesivir dont 18% graves contre 64% dans le groupe placebo et 26% graves. Attention exclusion de certaines comorbidités (IR notamment), prise d’autres ttt antiviral autorisée (lopinavir-ritonavir ) |
Consulter l'article | ||
|
28 avril 2020 JASN Renal Involvement and Early Prognosis in Patients with COVID-19 Pneumonia Pei G et al. |
Etude rétrospective chinoise, mono-centrique. sur 333 patients atteints de pneumonie COVID avec complications rénales. Inclusion des patients symptomatiques testés positifs au COVID, exclusion des insuffisances rénales chroniques. Suivi de 2 semaines. |
467 patients COVID +, 333 avec atteinte rénale, finalement 198 avec IRA et données fiables. Age médian 56 ans, 54% d’hommes, 32% de diabète, 23% HTA. 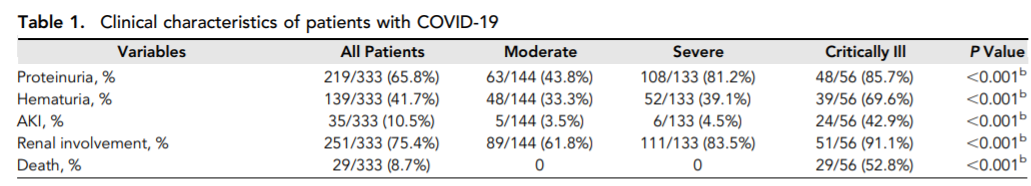 Mortalité associée à l’insuffisance rénale (29 décès, 11,2% IRA+ vs 1,2% IRA-). La sévérité de la maladie est un facteur indépendant négatif de récupération rénale (OR, 0.03; 95% CI, 0.004 to 0.32). Probablement majoritairement de la nécrose tubulaire aigue (cf. études post mortem). La sévérité de la pneumonie est le facteur principal de survenue d'IRA. = 2/3 d’atteinte rénale chez les patients COVID + avec récupération en 3 semaines mais associée à une mortalité plus élevée ++ |
Consulter l'article | ||
|
28 avril 2020 J Thromb Haemost Uncertainties on the prognostic value of D-dimers in COVID-19 patients Gris et al. |
Lettre à l’éditeur en réponse au papier de Zhang |
Plusieurs critiques émises : Étude rétrospective sur des patients ayant un prélèvement de D-Dimères à l’entrée et non toute la population (sélection) Pas de description des ttt anticoagulants éventuellement administrés Pas de description des variations de taux des DDm Pas d’ analyse multivariée = que les DDm aient un impact pns péjoratif chez les patients les plus graves est probablement vrai Cela reste à démontrer à un stade précoce alors que les recommandations d’experts sont en faveur d’une anticoagulation préventive forte à potentiel risque hémorragique… D’autres papiers suggèrent également de rapporter le taux de DDm à l’âge… |
Consulter l'article | ||
|
27 avril 2020 J Eur Acad Dermatol Venereol Vascular Skin Symptoms in COVID-19: A French Observational Study Bouaziz J et al. |
Description de 14 cas de patients COVID-19 avec lésions dermatologiques vasculaires. |
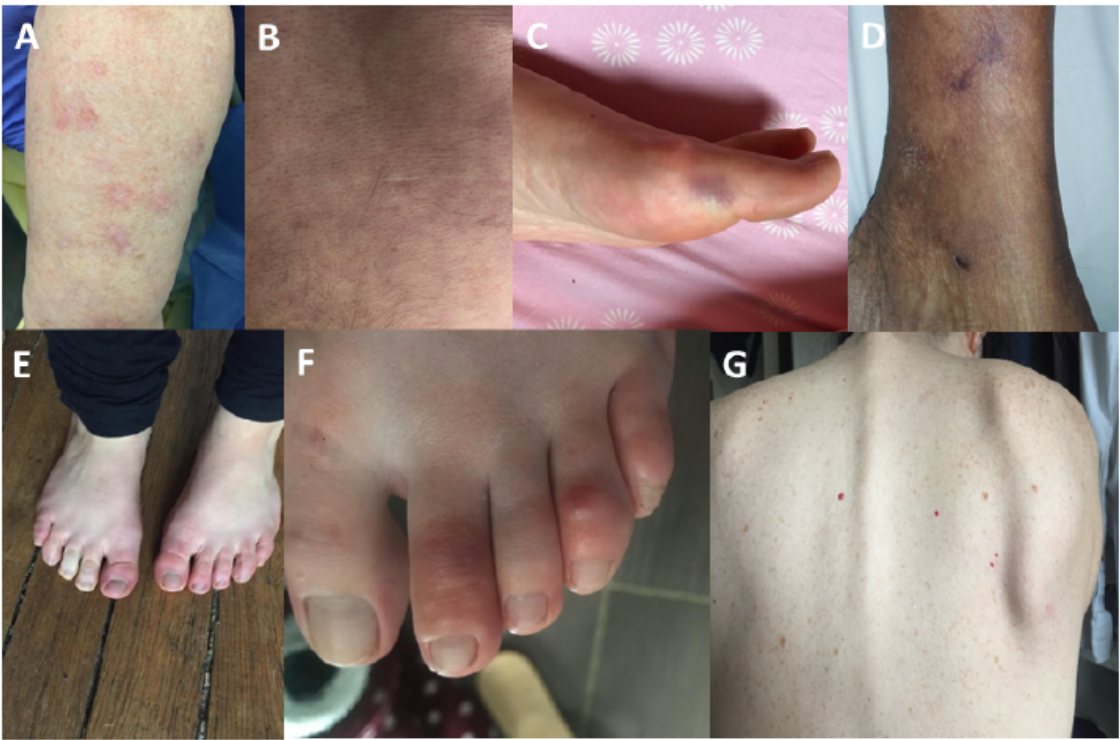 Symptômes débuté quelques jours après les signes cliniques généraux de l'infection et jusqu'à 21 jours. Des lésions inflammatoires ont été rapportées chez 50% de ces patients avec 4 exanthèmes, 2 vésicules de type varicelle et une urticaire froide. Les autres 50% étaient des lésions vasculaires dont une macule violacée avec aspect en porcelaine, un livedo, un purpura non-nécrotique, un purpura nécrotique, une engelure avec phénomène de Raynaud, une engelure seule et un angiome éruptif couleur cerise. Par ailleurs, 40 patients ont présenté des engelures mais se sont révélés négatifs au COVID-19 ou n'ont pas pu être testés. La physiopathologie est encore incertaine mais pourrait être liée à une dysrégulation immunitaire, à une vascularite, à des thromboses des micro-vaisseaux ou à de la néoangiogénèse |
Consulter l'article | ||
|
23 avril 2020 Journal of Infectiology Risk factors of critical & mortal COVID-19 cases: A systematic literature review and meta-analysis Zheng et al. |
Identification des facteurs de risque de mortalité et de forme critique chez des patients atteints de COVID-19 Méta-analyse sur 13 études regroupant 3027 patients publiées entre le 1er Janvier et le 20 Mars 2020 dans Pubmed, Embase, Web of Science, et CNKI. |
Les facteurs prédictifs de formes critiques et/ou de décès retrouvés dans cette étude sont le sexe masculin, l'âge > 65 ans, le tabagisme, le diabète, les maladies cardiovasculaires et respiratoires. De même, au niveau des symptômes, l'apparition d'une dyspnée et au niveau biologique, l'augmentation des leucocytes, des ASAT, de la créatininémie, de la troponine, de la PCT, des LDH et des D-dimères sont également associées aux formes graves et à la mortalité. Méta-analyse avec bon effectif (mais pas pour tous les critères étudiés), maitrise de l’hétérogénéité, Mais… que des études chinoises, faible niveau de preuve |
Consulter l'article | ||
|
24 avril 2020 Br J Haematol COVID-19 Coagulopathy in Caucasian Patients Fogarty H et al. |
Etude observationnelle des anomalies d’hémostase chez des patients COVID au St James hospital Dublin du 13/03 au 10/04. |
83 patients inclus, 64 ans d'âge moyen. 81% caucasiens, 12% asiatiques, 6% africains, 1% hispaniques. Comorbidités préexistantes chez 80% des patients. 15,7% de décès, 60% guéris, 30% en USI D-dimères élevés chez 67%, plus élevés chez les non-survivants (p 0,018 à J0 p 0,003 à J4), pas de diagnostic évident de CIVD, pas d’impact des HPBM Les auteurs concluent en suggérant l'association (double hit) d'une inflammation pulmonaire bilatérale et d'une vasculopathie spécifique du poumon (Coagulopathie intra-vasculaire pulmonaire). Peut-être à l'origine de l'explication de la différence de mortalité inter-ethnique ? Limites : faible effectif, étude observationnelle, absence d’anatomopathologie, de dosages de cytokines… |
Consulter l'article | ||
|
24 avril 2020 JAMA Characteristics of Hospitalized Adults With COVID-19 in an Integrated Health Care System in California Myers et al. |
Lettre de recherche : étude de cohorte rétrospective multicentrique sur des patients hospitalisés infectés par le COVID-19 en Californie (réseau de soin : ambulatoire et hospitalier). Patients traités selon les recommandations nationales pour les pneumopathies et les SDRA. |
16 201 adultes testés, 1299 positifs au SARS-CoV-2 (8%) dont 29% en secteur conventionnel et 8,7% en réanimation. age median 61 ans (IQR: 50-73 ans) avec 56,2% d'hommes hypertension artérielle (43,5%), diabète (31,3%), maladies rénales chroniques (12,7%). Aucun cas de co-infection viral par la grippe A/B ou le VRS n'a été retrouvé sur les 166 suspects. 63,4% des patients avaient une infiltration bilatérale à l'imagerie thoracique. Les données biologiques hématologiques étaient normales en moyenne, tout comme le bilan hépatique. 29,2% des patients ont nécessité une ventilation mécanique et 50% des patients hospitalisés en réanimation sont décédés contre moins de 15% pour les autres. = hommes, ,hypertendus et diabétiques plus à risque d’hospitalisation En Californie, le taux de mortalité des patients admis en réanimation atteignait 50%. |
Consulter l'article | ||
|
27 avril 2020
COVID-19: One-month impact of the French lockdown on the epidemic burden Roux J et al. |
Analyser l'effet des mesures de confinement en France sur l'épidémie du COVID-19 après 1 mois par modélisation |
Basé sur des modélisations, les auteurs estiment qu'en l'absence de confinement en France, le nombre de patients symptomatiques aurait atteint 14,8 millions de français au 17 avril, soit près de 23% de la population avec toutefois des disparités importantes suivant les régions : de 33% d'infectés dans les pays de la Loire et l'Ile de France à moins de 10% en Bretagne et en Corse. Le taux de reproduction du virus (R0) varient de 1,65 à 4,19 suivant les régions (moyenne de 2,80). En l'absence de confinement, la capacité d'hospitalisation en réanimation (tenant compte de l'augmentation du nombre de lits armés) aurait été dépassée dès la fin mars dans toutes les régions françaises avec près de 2 fois plus de patients à hospitaliser que de places disponibles, la région Ile-de-France étant la région ayant le plus bénéficié du confinement (a évité 160 000 hospitalisations). Le confinement a ainsi réduit de 87,8% les hospitalisations en France (-587 730 personnes), de 90,8% les admissions en réanimation (-140 320) et de 93,1% de le nombre de lit de réanimation requis (-97 380) avec une disparité entre les régions allant de -71% à 98%. En terme de mortalité, le confinement a permis une réduction de 83,5%, soit 61 739 décès évités, allant de -67% à -96%. |
Consulter l'article | ||
|
27 avril 2020 Nature Aerodynamic analysis of SARS-CoV-2 in two Wuhan hospitals Liu Y et al. |
Evaluer la potentielle transmission aéroportée du SARS-CoV-2 par prélèvements dans l'air et sur des surfaces à l'hôpital et dans des lieux fréquentés par le public |
Les prélèvements dans l'air (aérosol) ont permis de montrer que la concentration du virus SARS-CoV-2 était relativement faible : moins de 10 copies par mètre cube pour les zones avec présence de patients infectés par le COVID-19, sauf dans les secteurs de réanimation où 19 copies ont pu être retrouvées dans des petites pièces non ventilées comme les toilettes. Cela suggère que l'isolation dans une chambre à pression négative et le renouvellement de l'air à l'intérieur des secteurs de réanimation permet de limiter la transmission aéroportée du coronavirus. Dans ce même secteur, jusqu'à 113 copies par mètre carré ont pu être détectée sur les surfaces, par dépôt depuis l'aérosolisation du virus jusqu'à 3 mètres du lit du patient. Par ailleurs, la concentration augmente avec la sévérité des patients infectés. Concernant les zones uniquement accessibles par le personnel médical, la concentration a pu atteindre 20 copies par mètre cube dans le bureau médical ou les vestiaires. Enfin dans les zones accessibles au grand pulic, la concentration n'a pas dépassé les 7 copies par mètre cube à l'extérieur (devant un hôpital testé avec beaucoup de passage) et 11 copies dans un magasin. = risque d'infection par voie aéroportée très faible à l'extérieur ou dans des pièces bien ventilées mais dépôt sur les surfaces jusqu'à 3 mètres de la personne infectée encourageant le port du masque par l'ensemble de la population et la bonne ventilation de toutes les pièces. |
Consulter l'article | ||
|
22 avril 2020 MedRxiv Saliva is more sensitive for SARS-CoV-2 detection in COVID-19 patients than nasopharyngeal swabs Wyllie AL et al. |
Etude comparartive de la détection du covid 19 en RT PCR dans la salive et en nasopharyngé Yale New Haven Hospital USA |
44 pts covid 19 + sévères (19 ICU, 10 en ventilation mécanique, 2 DC) N = 46 prélèvements nasopharyngés et 37 salives Titre moyen de virus 5x plus élevé dans la salive Dans 8 cas : salive + et nasopharynx – Dans seulement 3 cas : salive – et nasopharynx + En multipliant les prélèvements dans le temps : 5/33 nasopharynx + apres avoir été negatifs 0 cas + après résultats négatifs dans la salive Etude chez 98 soignants asymptomatiques : prélèvements toutes les 2.9 j (1-8j) = 2 cas de salive + et nasopharynx – Salive = prélèvement séduisant par l’autoréalisaton, résultats de sensibilité similaire avec le nasopharynx dans d’autres coronavirus, moins de variabilité et plus de sensibilité / nasipharynx Nécessite d’être confirmé mais intéressant pour un dépistage de masse |
Consulter l'article | ||
|
18 avril 2020 European J of Radiology Imaging of Coronavirus Disease 2019: A Chinese Expert Consensus Statement Yang Q et al. |
Recommandations chinoises concernant la réalisation d’imageries |
Classification clinique : Formes mineures : symptômes mineures – pas de PNP radiologique // Formes communes : fièvre, infections respiratoires, PNP radiologiques // Formes sévères : FR > 30/min ou sa02 < 93% ou pa02/fi02 < 300 mmhg // Formes critiques : défaillance d’organe CT scan : meilleur outil à un stade précoce (notamment en chine ou manque de PCR ++) Tranches d’acquisition max 5 mm – tranches de reconstruction de 1-1.5 mm max pacité en verre dépoli ne masquant pas les structures vasculaires (exsudation alveolaire fibrineuse sereuse vasculaire) – evolution en 7-10j vers une condensation avec bronchogramme, lésions bilatérales asymétriques sous pleurales caudales +++ aspect de « crazy paving » jusqu’au poumon blanc Max à J10 – resolution du crazy paving vers J14 = possible bon marqueur de l’évolution clinique Discussion des diagnostics différentiels Logiciel d’intelligence artificielle : acquisition images 15sec – précision 90% sur le verre depoli…Développement A suivre |
Consulter l'article | ||
|
25 avril 2020 J RHEUMATOL Absence of Severe Complications From SARS-CoV-2 Infection in Children With Rheumatic Diseases Treated With Biologic Drugs Filocamo G et al. |
Description de l’infection covid19 dans une cohorte de patients adultes atteints de connectivites 25-02 au 25-03-2020 Milan |
123 enfants (83F soit 62 %, 13a age median) 89 arthrite chronique juvénile, 5 uvéites, 5 maladies autoinflammatoires, 24 autres Aucun cas confirmé d’infection covid 19 8 enfants ont présenté des signes respiratoires dont 3 contacts de membres familiaux suspects Pas de nécessité d’hospitalisation Pas d’ arrêt des ttt, distance sociale et masques après le début de l’épidémie.. Population qui semble non à sur risque d’infections respiratoires graves |
Consulter l'article | ||
|
25 avril 2020 J RHEUMATOL Incidence and Clinical Course of COVID-19 in Patients With Connective Tissue Diseases: A Descriptive Observational Analysis Favalli E et al. |
Description de l’infection covid19 dans une cohorte de patients adultes atteints de connectivites 25-02 au 25-03-2020 Milan |
123 adultes (110 femmes) LES 61 cas, sclérodermie (SSc) 43 cas, connectivite indifférenciée 9 cas, syndrome de Sjogren 10 cas Age moyen 49 +/- 14a – durée maladie 10 +/- 8a Ttt conventionnel 60 % (31 HDQ, 22 MMF, 11 MTX, 8 AZA, 1 ciclo) 25 biotherapies (18 belimumab, 5 RTX, 2 tocilizumab) 64% CST (dose moyenne quotidienne 5.3 mg) 1 seule PCR + : femme de 32 a, SSc avec att pulmonaire grave de SSc sous RTX et HDQ Pnp interstitielle grave – rea + ventilation mécanique + tocilizumab – décès 14 infections respiratoires hautes bénignes mais pas d’acces PCR 5 arrets de ttt (2 par peur de contagion – 3 sur avis medical non rheumatologique) Aucune rechute Prevention : distance sociale 55 % - masque 58 % - home ou no working 60% - cs rheumatologie +++ CCl : pas d’aggravation de la connectivite ni d’infection severe sauf 1 cas Pas de majoration du risque dans cette cohorte Interet du suivi specialisé +++ |
Consulter l'article | ||
|
24 avril 2020 NEJM Presymptomatic SARS-CoV-2 Infections and Transmission in a Skilled Nursing Facility Arons et al. |
Etude descriptive de la propagation du virus au sein d’une EHPAS après un cas de COVID. |
Un cas COVID dans une EHPAD de 89 résidents. Recherche virus systématique par RT-PCR à 2 reprises à J10 du cas index puis 1 semaine plus tard. 57 cas positifs (64%) au cours du suivi dont 48 lors du screening systématique (les autres : post-mortem). Clinique : 35% symptômes typiques (fièvre, toux, dyspnée), 8% symptômes atypiques (frissons, asthénie, confusion, rhinorrhée, odynophagie, confusion, céphalées, diarrhées), 56% asymptomatiques (la moitié avec altération cognitive). 24/27 asymptomatiques développent des symptômes dans les 7 jours suivants (délai médian 4j). Tps de doublement des cas positif : 3.4 jours (versus 5.5 jours dans la population générale locale). Mortalité : 26%. Personnel soignant : 26 cas positifs (19%). CCL : propagation rapide du virus au sein des EHPAD, responsable d’une forte morbidité/mortalité. intérêt du port de masque systématique car bcp d’asymptomatiques. Stratégie de prise en charge basée sur symptômes : prise en défaut. |
Consulter l'article | ||
|
24 avril 2020 NEJM Mild or Moderate Covid-19 Gandhi et al. |
Revue sur la prise en des atteintes modérées liée au COVID. |
Prise en charge : ambulatoire avec mesures d’isolement pour cas légers, hospitalisation pour cas modérés. Traitements recommandés : antibiothérapie si arguments pour infection bactérienne (arrêt précoce si éliminé). Traitement antiviral antigrippal en période saisonnière. HCQ : pas de preuve d’efficacité de grade suffisant pour la recommander (1 seul essai randomisé négatif ; prescription libre en Chine). Lopinavir-ritonavir : non recommandé en dehors essai clinique. Pas de switch chez patient VIH. Remdesevir : un essai rétrospectif encourageant ; pas d’essai randomisé. Pas d’introduction mais pas d’arrêt des CTC pris au long cours pour pathologie chronique. Pas d’arrêt des IEC/ARA2. Isolement : 7 jours après début des symptômes, 3 jours après résolution de la fièvre/symptômes respis ? (variations locales) Protection des soignants : télémédecine ; équipement de protection ; pour toutes les entrées ? (contagieux 48h avant symptômes). Pas de données sur traitement prophylactique (HCQ, vaccin). Pas de données sur immunisation et utilisation des tests sérologiques. |
Consulter l'article | ||
|
24 avril 2020 Am J Transplant COVID‐19 in Solid Organ Transplant Recipients: Initial Report from the US Epicenter Pereira et al. |
Etude rétrospective sur patients transplantés (poumon, foie, cœur, rein) aux USA. |
90 patients transplantés atteints du COVID (PCR+ ; 7/90 sur un 2e prélèvement) dont 46 transplantés rénaux. 68 patients hospitalisés. Délai médian post TX : 6.64 ans. Symptômes : fièvre (70%), toux (59%), dyspnée (43%), diarrhées (31%). Sévérité de l’infection : 24 % légère (ambulatoire), 46% modérée (hospitalisation), 30% sévère (réa/ventilation mécanique/décès). Modification TTT IS : arrêt anti-métabolite (MMF/AZA) Traitement : HCQ (91%), Azithromycine (66%), Remdesivir (3%), Tocilizumab (21%), bolus CTC (24%). Besoins en O2 : 29% O2 lunettes, 12% VNI/optiflow, 35% ventilation mécanique. Décès : 18%, 52% si hospitalisation en réa. Délai médian : 20 jours. Pas de rejet rapporté (délai de suivi médian 20 jours). CCL : sévérité de présentation chez les transplantés, mortalité élevée. Attention aux faux négatifs en PCR. |
Consulter l'article | ||
|
24 avril 2020 cJASN How COVID-19 Has Changed the Management of Glomerular Diseases Bomback et al. |
Réflexions pour la prise ne charge des glomérulopathies pendant l’épidémie COVID. |
Pas de modification du traitement pour néphropathie lupique, vascularite à ANCA, Goodpasture, LGM compliquée (DFG altéré ou thrombose). Traitement différé : GEM, LGM et NIg1 avec DFG conservé. Modification de traitement : néphropathie lupique (EDX per os ou MMF). Traitement d’entretien : à considérer en fonction du statut de la maladie, risque de rechute et type de TTT. Arrêter anti-métabolites (MMF, AZA) et décaler RTX si rémission > 1 an, arrêter ou diminuer CTC si rémission soutenue avec faible dose. Biopsie rénale : maintenir pour les GNRP, différer pour les SNI, annuler si PLA2R +. Annuler pour évaluer réponse au traitement. Maintien IEC/ARA2 pour la néphroprotection. CCL : COVID = accélérateur de la tendance vers l’épargne en IS au cours des glomérulopathies ? |
Consulter l'article | ||
|
23 avril 2020 cJASN Genetic Roadmap for Kidney Involvement of Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) Infection Zhang et al. |
Impact de la génétique au cours de l’infection COVID. |
Atteinte rénale au cours du COVID : 0.3 à 15% en fonction des études en utilisant créatinine et diurèse ; probablement + fréquente si étude de la protéinurie. » Etude de l’expression du récepteur ACE2 pour SARS-Cov2 (gène et protéine) dans tubule rénal +++ et glomérule : pas de variation dans la population générale et chez patients CKD. Etude des déterminants de l’expression d’ACE2 dans secteur tubulo-interstitiel rénal. Mécanisme de l’atteinte rénale : toxicité directe du virus après entrée du virus dans cellule rénale ? Rein : réservoir de COVID ? Durée de réplication du virus dans cellule rénale ? |
Consulter l'article | ||
|
21 avril 2020 JASN Early Description of Coronavirus 2019 Disease in Kidney Transplant Recipients in New York Columbia university |
Série rétrospective américaine de patients transplantés rénaux atteints par le COVID. |
New-York : 40% des cas COVID, 25% des décès COVID aux Etats-Unis. Description de 15 patients hospitalisés pour COVID chez transplantés rénaux. TTT : FK (93%), MMF (80%), CTC (67%) Symptômes ; fièvre (87%), toux (60%), diarrhées (20%). TDM : opacités bilat/multifocales (50%), normal (33%). Biologie : ferritine 471 ng/ml, CRP 104 mg/l, lymphocytes 800/μl. Gestion TTT IS : arrêt MMF, poursuite FK (4-7 ng/ml), poursuite CTC dose entretien. TTT COVID : HCQ 87%, azithromycine 60%. Evolution : AKI 40%, ventilation mécanique 27%, dialyse 13%, 1 décès. CCL : présentation classique (symptômes les + fréquents identiques à population générale ; fièvre précède la toux). Bon pronostic. Questions sur le délai de réintroduction des IS (proposition : 2 sem après sortie ?). Limites : analyse précoce (bcp de patients encore hospitalisés), intérêt d’études avec suivi long terme. |
Consulter l'article | ||
|
23 avril 2020 J Med Virol Evaluation of the auxiliary diagnostic value of antibody assays for the detection of novel coronavirus (SARS-CoV-2) Yong et al. |
Intérêt des tests sérologiques pour le diagnostic de l’infection COVID |
38 patients avec infection COVID-19 (diagnostic moléculaire ou radiologique). Age médian : 40.5 ans. Sérologie : IgM 50% et IgG 92.1%. Sensibilité dans les 7 premiers jours : PCR crachats 92.3%, PCR gorge 69.2%, IgM 23%, IgG 53.8%. Sensibilité après 8 jours : IgM 50%, IgG 87.5%. Sensibilité après 15 jours : PCR gorge 13% seulement. CCL : amélioration de la sensibilité en couplant PCR et sérologie, notamment aux stades tardifs. Risque de faux négatifs et faux positifs (manque de spécificité). Limites : population jeune (applicable chez + âgés ou immunodéprimés ?) |
Consulter l'article | ||
|
23 avril 2020 Radiology Acute Pulmonary Embolism Associated with COVID-19 Pneumonia Detected by Pulmonary CT Angiography Grillet et al. |
Etude rétrospective sur la fréquence de l’embolie pulmonaire au cours du COVID. |
Patients ayant une infection COVID avec des critères de sévérité (ventilation mécanique ou comorbidités). Réalisation d’un angio-TDM thoracique systématique chez 100 patients (délai moyen 12 jours). 23% avaient une embolie pulmonaire. L’embolie pulmonaire constituait un facteur de gravité : ventilation mécanique chez 65% (versus 25% en l’absence d’embolie pulmonaire). L’embolie pulmonaire n’était pas plus fréquente en cas de lésions parenchymateuses plus étendues. CCL : embolie pulmonaire très fréquente chez les patients sévères : proposer un TDM injecté en l’absence de contre-indication ? Limites : petit effectif, pas de détails sur marqueurs biologiques (D-dimères) |
Consulter l'article | ||
|
23 avril 2020 Radiology Acute Pulmonary Embolism in COVID-19 Patients on CT Angiography and Relationship to D- Dimer Levels Leonard-Lorant et al. |
Valeur prédictive des D-dimères pour le diagnostic d’une embolie pulmonaire au cours du COVID. |
1696 patients ont eu un TDM pour un diagnostic ou une réévaluation au cours d’une infection COVID. 160 angio-TDM pulmonaire dont 106 patients avaient une infection COVID certaine. 32/16 patients (30%) avaient une embolie pulmonaire. Les patients ayant une embolie pulmonaire avaient des D-dimères + élevés (6110 vs 1920 μg/L, p<0.001) et étaient + svt en réanimation (78% vs 23%, p<0.001). Valeur prédictive d’embolie pulmonaire des D-dimères > 2660 μg/L : Se 100%, Sp 67%. CCL : fréquence élevée des embolies pulmonaires au cours du COVID. Cut-off des D-dimères + élevé que dans d’autres séries sur l’embolie pulmonaire : orage cytokinique ? |
Consulter l'article | ||
|
23 avril 2020 JAMA Lettre sur les bénéfices et les dérives de la stratégie coréenne de traçage au cours de l’épidémie COVID Park et al. |
Description rétrospective des caractéristiques et évolution des patients j-hospitalisés aux USA pour une infection COVID-19. |
Préparation de la Corée à une épidémie hautement contagieuse depuis épidémie MERS en 2015. Pas de contrôle à l’immigration, pas de confinement. Mesures coréennes au cours de l’épidémie COVID : utilisation de la technologie d’information pour tracer les personnes infectées ou contact. Isolement de ces personnes. Résultats : 10683 cas, 2233 patients hospitalisés ou en quarantaine, 237 morts dans un pays de 50 millions d’habitants. Alertes sur l’atteinte à la vie privée : données transmises au sociétés d’assurance, anonymisation des données parfois bafouée, lieux visités par personne infectée révélés sur internet désertés. CCL : indéniable bénéfice en terme de propagation du virus ; mieux contrôler la circulation de l’information. |
Consulter l'article | ||
|
23 avril 2020 JAMA Cardiol Association of Renin-Angiotensin System Inhibitors With Severity or Risk of Death in Patients With Hypertension Hospitalized for Coronavirus Disease 2019 (COVID-19) Infection in Wuhan, China Li et al. |
Association avec la mortalité des IEC/ARA2 au cours du COVID. |
1178 patients hospitalisés pour une infection COVID-19. Mortalité : 11%. 362 patients (30.7%) hypertendus, dont 115 avaient un IEC/ARA2 à l’entrée en hospitalisation. Pronostic + sévère en cas d’HTA : SDRA 2 (26%), mortalité (21.3%). Comparaison infection sévère vs non sévère et décédés vs survivants : pas de différence de traitement IEC/ARA2. CCL : HTA associée à mortalité élevée (x3). IEC/ARA2 n’est pas associé à une atteinte + sévère ou à la mortalité. Limites : faible nombre de patients, pas de données ur la poursuite des IEC/ARA2. |
Consulter l'article | ||
|
22 avril 2020 JAMA Presenting Characteristics, Comorbidities, and Outcome Among 5700 Patients Hospitalized With COVID-19 in tje New York City Area. Richardson et al. |
Description rétrospective des caractéristiques et évolution des patients j-hospitalisés aux USA pour une infection COVID-19. |
5700 patients dont 373 (14.2%) hospitalisés en USC/réanimation. Diagnostic sur PCR positive (1.9% au 2e prélèvement). Comorbidités : HTA 56.6%, obésité 41.7%, diabète 33.8%, IRC (5%), ESRD (3.5%). Plus d’IRA chez diabétiques. Traitement : oxygénothérapie (27.8%), ventilation mécanique (12.2%), dialyse (3.2%). Décès 21% (88.1% si ventilation mécanique, 97.2% si ventilation mécanique et > 65 ans, 26.6% si non ventilé et < 65 ans). Mortalité + élevée chez hommes, + âgés, + comorbidités. Réadmission 2.2% après 3 jours en médiane (temps de suivi médian après sortie : 4.4 jours). CCL : Facteurs classiques de mortalité. Taux de mortalité + important que les études chinoises (critères d’hospitalisation + stringents ?), reste élevé même si non ventilé et < 65 ans. |
Consulter l'article | ||
|
22 avril 2020 JAMA Alterations in Smell or Taste in Midly Symptomatic Outpatients With SARS-CoV-2 Infection. Spinato |
Etude descriptive de l’anosmie et de l’agueusie au cours de l’infection COVID-19. |
202 patients ayant une PCR positive et peu symptomatiques pris en charge en ambulatoire : enquête téléphonique 5 à 6 jours après le diagnostic. Anosmie/agueusie dans les 15 jours précédant la PCR : 130 patients (64.4%). Anosmie/agueusie seul symptôme chez 3%, précède/concomitant/suit les autres symptômes (toux, asthénie, fièvre) dans 11.9%/22.8%/26.7% des cas respectivement. CCL : signe pouvant orienter vers le diagnostic de COVID chez des patients pauci-symptomatiques mais très aspécifique, subjectif. Petit effectif. |
Consulter l'article | ||
|
22 avril 2020 Mol Med Rep COVID-19 in Northern Italy: An integrative overview of factors possibly influencing the sharp increase of the outbreak. Goumenou et al. |
Revue sur les facteurs pouvant expliquer une incidence et une propagation variable du COVID-19 en Italie. |
Analyse des facteurs ayant joué un rôle dans la propagation de l’épidémie en Italie où le taux de patients infectés et le taux de mortalité étaient particulièrement élevés (saturation du système de soins). Comparaison de plusieurs pays : Italie, Allemagne, Grèce. Facteurs de propagation : population + âgée, faible taux de dépistage (comparé à l’Allemagne), variants génétiques de TMPRSS2 associés à susceptibilité à Influenza plus fréquents en Italie (comparé à Asie), mode de vie (contact intergénérationnel en Italie et Espagne), pollution de l’air (élevée dans le nord de l’Italie), mesures tardives de confinement, difficultés de réorganisation du système de santé. CCL : différences de taux de mortalité entre les pays d’interprétation difficile (dépend des modalités de testing). Dépistage de masse s(Corée, Allemagne) semble bénéfique au contrôle de l’épidémie. |
Consulter l'article | ||
|
22 avril 2020 Circ Res Association of Inpatient Use of Angiotensin Converting Enzyme Inhibitors and Angiotensin II Receptor Blockers with Mortality Among Patients With Hypertension Hospitalized With COVID-19. Zhang et al. |
Etude rétrospective sur l’impact des IEC/ARA2 sur la mortalité chez les patients hypertendus hospitalisés pour une infection COVID-19. |
Etude multicentrique chez 3430 patients hospitalisés pour COVID-19 dont 1128 patients hypertendus. 188 patients sous IEC/ARA2 versus 940 sans IEC/ARA2. 99 décès (8,8%) sur 28j de suivi. Mortalité et morbidité augmentée chez les patients hypertendus. Mortalité abaissée chez les patients sous IEC/ARA2 : 3.7% versus 9.8% (p=0.01). HR 0.37 après ajustement sur un score de propension. L’incidence du choc septique était abaissée chez les patients sous IEC/ARA2 : HR 0.36. CCL : Traitement par IEC/ARA2 non associé à l’augmentation de la mortalité. Pas d’arrêt des IEC/ARA2 chez les patients hospitalisés pour COVD-19. |
Consulter l'article | ||
|
22 avril 2020 MedRxiv No evidence of clinical efficacy oh hydroxychloroquine in oatients hospitalised for COVID-19 infection and requiring oxygen: results of a study using routinely collected data to emulate a target trial. Mahevas et al. |
Etude rétrospective dans 4 centres français sur l’effet de l’hydroxychloroquine chez les patients COVID sévères. |
Patients atteints d’une pneumonie SARS-CoV-2 et nécessitant ≥ 2L/min bénéficiant d’un traitement par Hydroxychloroquine (HCQ) 600 mg/jour. Critère composite de jugement primaire : transfert en USC/réa et/ou décès dans les 7 jours après inclusion. Méthode : score de propension pour se passer de la randomisation. 181 patients dont 84 ont reçu l’HCQ dans les 48h suivant l’admission (tps médian depuis symptômes : 7j). Critère primaire : 20.2% dans le groupe HCQ versus 22.1% dans le groupe non HCQ (RR 0.91). Décès : 2.8% dans le groupe HCQ versus 4.6% dans le groupe non HCQ (RR 0.61). SDRA : 27.4% dans le groupe HCQ versus 24.1% dans le groupe non HCQ (RR 1.14). 9.5% ont arrêté l’HCQ en raison de modifications ECG. CCL : étude de l’HCQ dans une population avec atteinte pulmonaire sévère (pneumopathie hypoxémique). Pas d’effet de l’HCQ pour améliorer le pronostic. Pas d’étude de la PCR. Risque cardiaque |
Consulter l'article | ||
|
20 avril 2020 Ann Lab Med Guidelines for Laboratory Diagnosis of Coronavirus Disease 2019 (COVID-19) in Korea Hong et al. |
Recommandations coréennes. |
Méthodes de test moléculaire. Indications de tests diagnostiques : cas suspects, levée de quarantaine des patients COVID-19 +, creening des patients contacts d’un cas confirmé COVID-19+, diagnostic différentiel en cas de pneumopathie. Interprétation des résultats. CCL : Source d’inspiration pour élargir le screening en cette période de déconfinement ? |
Consulter l'article | ||
|
15 avril 2020 NEJM Death from Covid-19 of 23 Health Care Workers in China. Zhan et al. |
Description des cas d’infection dans le personnel soignant. |
En Chine le personnel soignant infecté représente 3387 patients soit 4.4% des 77 262 patients Covid-19 (24 février). Parmi eux 23 décès seraient directement liés à une contamination nosocomiale. Age médian 55 ans (87% >50 ans). 74% d’hommes. 21 médecins, 1 infirmière et 1 technicien. Aucun ne travaillait dans un service d’infectiologie. Surtout au début de l’épidémie. CCL : Décès survenus chez des médecins surtout > 50 ans dans service non spécialisé et au début de épidémie (débordement du système de santé). |
Consulter l'article | ||
|
20 avril 2020 ACR Open Rheumatol Experiences of Patients with Rheumatic Diseases in the US During Early Days of the COVID 19 Pandemic. Michaud et al. |
Registre observationnel américain chez les patients suivis pour une maladie auto-immune. |
Questionnaires remplis en ligne sur l’infection COVID et la pris en charge globale qui en découle. 7061 invitations à participer, 530 réponses. La moitié avait de nouveaux symptômes : asthénie (18%), anxiété (16%), céphalées (13%), myalgies (12%), toux (10%). 11 avaient des critères cliniques de screening pour COVID-19, dont 2 ont été testés. Concernant la prise en charge de leur maladie auto-immune : 48% consultation annulée, 24% télé-consultation, 14% modification traitement immunosuppresseur sans avis médical (dont arrêt hydroxychloroquine), 11% modification traitement immunosuppresseur avec avis médical, 10% accès impossible à leur traitement. CCL : Attention à maintenir un accès à la consultation et au traitement des patients ayant une maladie auto-immune. |
Consulter l'article | ||
|
17 avril 2020 Clin Gastroenterol hepatol. Diarrhea is associated with prolonged symptoms and viral carriage in COVID-19. Wei et al. |
Intérêt de la recherche du Covid en PCR dans les selles et impact pronostic. |
Analyse rétrospective dans un hôpital de Wuhan sur 84 patients atteints de pneumopathie à Covid -19 confirmée par PCR naso-pharyngée. 31% des patients avaient la diarrhée. La présence d’une diarrhée était associée à la présence du virus dans les selles en RT-PCR, comparé aux patients sans diarrhée (69% versus 17%). La présence d’une diarrhée était associée à une durée plus longue des symptômes (fièvre, dyspnée). La présence d’une diarrhée était associée à une positivité prolongée de la RT-PCR en naso-pharyngée. Après négativation de la RT-PCR en naso-pharyngé, la RT-PCR dans les selles restait positive chez 45% des patients présentant des diarrhées (versus 20 en l’absence de diarrhées). CCL : Proportion fréquente des symptômes digestifs. Elimination du virus dans les selles plus longue. |
Consulter l'article | ||
|
19 avril 2020 JASN Twice-Weekly Hemodialysis Is an Option for Many Patients in Times of Dialysis Unit Stress Meyer TW et al. Counterpoint: Twice-Weekly Hemodialysis Should Be an Approach of Last Resort Even in Times of Dialysis Unit Stress Mehrotra R. |
Controverse sur le fait de passer à 2 séances de dialyse par semaine en temps de crise. |
Bénéfices de cette stratégie :
Inconvénients de cette stratégie :
|
Consulter l'article Consulter l'article |
||
|
17 avril 2020 Science Cytokine release syndrome in severe COVID-19 Moore JB, June CH. |
Revue expliquant le mécanisme du syndrome de relargage des cytokines (CRS) et les cibles thérapeutiques potentielles du CRS dans le cadre du COVID-19 sévère. |
Le CRS est fréquent chez les patients atteints d’un COVID-19 sévère. L’élévation de l’IL-6 plasmatique est corrélée à l’atteinte respiratoire, au SDRA et au pronostic défavorable. L’élévation de la CRP (induite par l’IL-6) est aussi un marqueur de sévérité. La cascade de signalisation de l’IL-6, produite par les monocytes, macrophages et cellules dendritiques infectées, est exposée dans cette revue : liaison au récepteur de l’IL-6 sur les cellules immunitaires et signalisation JAKs/STAT3 avec effets pléiotropes immunitaires (lympho B et T et immunité innée) = formation d’un complexe avec le récepteur soluble sIL-6R et activation de cellules non immunitaires, telles que les cellules endothéliales avec « orage cytokinique » et augmentation de la perméabilité vasculaire. Pistes thérapeutiques à l’essai : anticorps monoclonaux anti-IL6 ou anti-IL6R. |
Consulter l'article | ||
|
17 avril 2020 The Lancet Endothelial cell infection and endotheliitis in COVID-19 Varga Z |
Observation de l’atteinte endothéliale du SARS-COV2 : endothélite et inclusions virales dans les cellules endothéliales. |
Comment expliquer les complications cardiovasculaires observées au cours du COVID-19 ? L’infection et la dysfonction des cellules endothéliales y participent probablement. Ici, chez 3 patients dont un transplanté rénal, on retrouve:
|
Consulter l'article | ||
|
16 avril 2020 Kidney International Reports Collapsing Glomerulopathy in a Patient With Coronavirus Disease 2019 (COVID-19) Larsen CP et al. |
Cas clinique : 1er cas (ex-aequo) d’atteinte rénale documentée par PBR en dehors des séries autopsiques. Lien entre génotype APOL1 et atteinte rénale COVID-19 ? SARS-COV2 comme déclencheur de néphropathie APOL1 ? |
Patiente de 44 ans Afro-américaine, diabétique type 2, HTA, dyslipidémie, MRC (créat 123 µM). IRA dès l’entrée (créat 352 µM), dégradation avec nécessité de dialyse à J8 (diurèse conservée), protéinurie massive (UPRC 25 g/g). Biopsie rénale : HSF collabante et glomérulosclérose + lésions de nécrose tubulaire aigue + infiltrat interstitiel inflammatoire sans tubulite ; FIAT modérée ; pas de dépôts immuns en IF ni ME ; ME : effacement des pédicelles et inclusions tubulo-réticulées endothéliales glomérulaires, pas de particule virale observée. Pas d’ARN viral détecté dans le tissu rénal. Patiente homozygote génotype à risque APOL1 G1/G1. |
Consulter l'article | ||
|
16 avril 2020 Kidney International Collapsing glomerulopathy in a COVID-19 patient. Kissling S et al. |
Cas clinique : 1er cas d’atteinte rénale documentée par PBR en dehors des séries autopsiques. |
Patient noir de 63 ans, HTA, infection COVID-19 avec pneumonie non sévère. Statut APOL1 inconnu. Développe à J4 une IRA avec oligurie (AKI stade 3, créat 387 µM), protéinurie massive (5g/L, 50% albumine) et hypoalbuminémie. Biopsie rénale réalisée à J8 : HSF sévère collabante + lésions de nécrose tubulaire aiguë, sans inflammation interstitielle, sans dépôts immuns (y compris C5b9). PCR virale sur tissu rénal : négative. Microscopie électronique : particules virales dans le cytosplasme des podocytes. Le patient ne nécessite pas de dialyse (reprise de la diurèse), il sort à J17 avec une protéinurie persistante à 1.8 g/L et une créat à 484 µM. |
Consulter l'article | ||
|
15 avril 2020 Kidney International Blockade of SARS-COV2 infection by recombinant soluble ACE2. Alhenc-Gelas F et al. |
Revue sur le rôle physiologique d’ACE2, sur son rôle de ligand permettant l’entrée du SARS-COV2 dans la cellule, et sur la possible inhibition compétitive de cette liaison par une ACE2 soluble recombinante. |
ACE2 : une peptidase transmembranaire permettant l’inactivation de l’angiotensine 2 (et un peu de l’angiotensine 1) et la formation d’angiotensine 1-7, vasodilatatrice, anti-oxydante et anti-inflammatoire. ACE2 : exprimée dans les cellules épithéliales alvéolaires, le rein (tubule proximal++ et podocytes), le cœur et les vaisseaux. ACE2 : ligand du SARS-COV et du SARS-COV2 (protéine virale Spike (S) et ) permettant leur entrée dans la cellule. ACE2 recombinant soluble : pourrait piéger le SARS-COV2 et empêcher sa liaison à l’ACE2 membranaire, empêchant l’entrée du virus dans la cellule et préservant l’effet protecteur de l’ACE2 tissulaire (rénal et pulmonaire). ACE2 recombinant soluble : données in vitro prometteuses sur le blocage de l’infection SARS-COV2 (cellules Vero, organoïdes alvéolaires et capillaires, Monteil V et al, Cell 2020) ; études de phase I (témoins sains) et de phase II (patients en SDRA) réalisées avant la pandémie COVID-19, montrant une bonne tolérance du traitement. |
Consulter l'article | ||
|
15 avril 2020 Kidney International Managing the COVID-19 Pandemic: International Comparisons in Dialysis Patients Kliger AS et al. |
Comparaison des recommandations des sociétés savantes sur la prise des patients dialysés durant la pandémie COVID (USA, Europe, Inde). |
Mesures communes à toutes les recommandations USA/Europe/Asie : éducation des patients et soignants mesures barrière ; dépistage des symptômes à l’arrivée des patients en dialyse ; prise de T° à l’arrivée et au départ de la dialyse ; équipes dédiées COVID+ ; espace dédié COVID+ ; masque chirurgical pour tous les patients ; procédures de nettoyage et désinfection Autres mesures recommandées : entraînement et évaluation des soignants aux équipements de protection personnels (PPE) (USA) ; listes de secours personnel COVID+ (USA) ; réutilisation des PPE (USA, Europe) ; recommandations transports (USA) ; recommandations sur le retour au travail des personnels infectés (USA) Absence de recommandation : screening par PCR systématique des patients ; prise en charge clinique des patients infectés (Asie : hospitalisation systématique conseillée). |
Consulter l'article | ||
|
15 avril 2020 Nature Medicine Temporal dynamics in viral shedding and transmissibility of COVID-19. He X el al. |
Période de contagiosité du SARS-COV2 par rapport au début des symptômes. |
Etude de l’excrétion virale chez 94 patients infectés COVID-19, et modèle mathématiq épidémiologique de la contagiosité chez 77 paires de patients (un contaminant, un contaminé). Excrétion virale (PCR naso-pharyngée) étudiée de J0 des symptômes à J32 : excrétion virale élevée au moment du diagnostic (J0 des symptômes), progressivement décroissante et non détectable après J21. Contagiosité : débute à -2-3 jours (avant les symptômes), maximale à -0.7 jours, puis décroit rapidement après J7 (même si l’excrétion d’ARN virale persiste). |
Consulter l'article | ||
|
15 avril 2020 Journal of Heart and Lung Transplantation COVID-19 Illness in Native and Immunosuppresse d States: A Clinical- Therapeutic Staging Proposal Siddiqi HK et al. |
Différentes phases de l’infection COVID-19 et thérapeutiques potentielles séquentielles. |
3 stades cliniques successifs dans l’infection COVID-19, certains patients s’arrêtant au 1er stade :
Les corticoïdes pourraient être bénéfiques au stade 2, des traitements anti-inflammatoires puissants (tels que anti-IL1, anti-IL6, ou des IgIV) pourraient être bénéfiques au stade 3. |
Consulter l'article | ||
|
10 avril 2020 NEJM Compassionate Use of Remdesivir for Patients with Severe Covid-19 Grein J and Al. |
Résultats de l’administration compassionnelle du REMDESIVIR 25/01 au 07/03 USA Europe Canada Japon |
61 pts – SA02 ≤ 94% - 53 analysables 30 sous ventilation invasive, 4 sous ECMO Remdesivir 200mg IV J1 puis 100mg /j – 10j J18 : 17/30 extubés, 25 pts sortis, 7 décès Mortalité 18% (patients sous ventilation invasive) – 5% (sans ventilation invasive) amélioration 68% (36/53) Pas d’analyses virales, petit effectif… MAIS mortalité < aux autres séries de cas ventilés… |
Consulter l'article | ||
|
8 avril 2020 Kidney Int Renal histopathological analysis of 26 postmortem findings of patients with COVID-19 in China Su H and Al |
Analyse anatomopathologique rénale post mortem 26 cas Wuhan |
26 autopsies de patients COVID 19 Age moyen 69 ans – H/F 19/7 – 9/26 atteinte rénale (IR et/ou protéinurie) Lésions anatomopathologiques : Atteinte tubulaire proximale (perte de la bordure en brosse, dégénérescence vacuolaire, nécrose), cylindres pigmentaires, agression tubulaire aigue, agrégation érythrocytaire, agression endotheliale Particules de coronavirus épithéliales tubulaires et podocytaires Up régulation tubulaire de ACE2 = témoin invasion rénale directe du covid Lésions d’hypoxie, d’anomalies de coagulation, de rhabdomyolyse (ttt ou ventilation induite ?) |
Consulter l'article | ||
|
8 avril 2020 Clin Infect Disease PCR Assays Turned Positive in 25 Discharged COVID-19 Patients Yuan J and Al. |
Tableau clinique de 25 pts avec positivité de PCR après négativation lors de la sortie |
En fait il s’agit dans 14 cas de positivité au niveau fécal et 11 cas au niveau Nasopharyngé. Délai de « repositivation » : 5 j après la sortie. Pas de nouveau symptôme. Clairement il s’agit là encore de présence prolongée d’ARN viral et non de rechute. |
Non disponible | ||
|
8 avril 2020 JAMA pediatrics Screening and Severity of Coronavirus Disease 2019 (COVID-19) in Children in Madrid, Spain Tagarro A and Al. |
Registre pédiatrique de l’infection pdt les 2 1ères semaines de l’épidémie (2 au 16 mars) à Madrid |
365 enfants testés dans 30 hôpitaux 41 positifs / 11.2% des enfants / 0.8% des cas enfants et adultes confirmés à Madrid age median 1 an IQR, 0.35-8.5 ans - range 0-15 1 cas asthmatique Symptômes respiratoires digestifs ou fièvre isolée 25 enfants hospitalisés (60%) - 4 en USI et 4 nécessitant assistance respiratoire - pas de décès Evolution favorable. Possible biais de sélection des enfants les + symptomatiques expliquant proportion importante de pts hospitalisées. Formes pédiatriques nécessitant USI ou ventilation à ht débit +++ Sous-estimation probable. |
Consulter l'article | ||
|
2 avril 2020 BMJ Covid-19: Four Fifths of Cases Are Asymptomatic, China Figures Indicate Day M |
La proportion de personnes asymptomatiques pourrait représenter 4/5 des cas ++ |
Les autorités chinoises ont débuté depuis le 1er avril le dépistage systématique des voyageurs rentrant en Chine. 130 des 166 infections détectées (78%) les 1ères 24h de la mise en place du dépistage, étaient asymptomatiques. Même s’il s’agit d’un petit échantillon cela renforce l’idée qu’une part importante des personnes infectées est asymptomatique ou pré symptomatique. (cf Revue n°5 1er avril MMWR Moriarty et la). Cela est valable aussi pour le personnel soignant d’où l’importance des masques et d’un dépistage large chez les soignants |
Consulter l'article | ||
|
8 avril 2020 NEJM Coagulopathy and Antiphospholipid Antibodies in Patients With Covid-19 Zhang Y and Al. |
Description d’un cas clinique issu de 3 pts avec un tableau identique en USI (Wuhan) |
Homme de 69 ans, HTA, diabète, et AIT qui évolue rapidement vers une insuffisance respiratoire avec ischémie des MI et de 2 doigts de main. Bio : Leucocytose, thrombopénie, LDH, D-dimeres, CRP et hs-cTroponine I élevés Présence ACL + anti B2GP1 - pas d’ ACC lupique Scanner cérébral : multiples infarctus. Association fortuite ? |
Consulter l'article | ||
|
6 avril 2020 Circulation High-Sensitivity Cardiac Troponin Can Be An Ally in the Fight Against COVID-19 Chapman A and Al. |
Editorial commentant les données publiées dans 2 articles (Zou F, Lancet. 2020 Mar 28 ET Shi S JAMA Cardiol. 2020 Mar 25) |
|
Consulter l'article | ||
|
9 avril 2020 Kidney Int Early Experience with COVID-19 in Kidney Transplantation Toby Coates and Al |
Editorial des 2 précédentes expériences |
Comparaison :
Efficacité de la stratégie agressive peu probante Rôle des anticalcineurine/ciclosporine dans l’(-)de la proliferation virale ? |
Consulter l'article | ||
|
9 avril 2020 Kidney Int COVID-19 infection in kidney transplant recipients Banerjee D and Al. |
Résultats préliminaires de l’infection COVID chez 7 transplantés rénaux en Angleterre |
Age médian 54a, suivi 6 sem Fièvre et signes respiratoires 7/7 Age de Greffe < 3 mois 2/7 Reduction FK et arret MMF 5/7 (arret FK + MMF 1/7) Hospitalisation 5/7 - ICU 4/7 - Décès 1/7 Fc Pronostiques de gravité : DD, Ferritine Troponine élévés et lymphopenie, diabète Pas de ttt anti viral dans cette petite série, réduction seulement du TTT anti rejet 1 seul décès Rôle anti-réplication virale de la ciclosporine ? pas de switch FK ciclo fait. |
Consulter l'article | ||
|
9 avril 2020 Kidney Int A single center observational study of the clinical characteristics and short-term outcome of 20 kidney transplant patients admitted for SARS-CoV2 pneumonia. Alberici F and Al. |
Résultats préliminaires de l’infection COVID chez 20 transplantés rénaux en Italie |
20 patients transplantés – Age médian 59a – Age médian de greffe 13a DFGe basal 36.5 ml J0 : Fièvre 1 cas, Dyspnée 1 cas, infiltrations radiologiques bilatéraux d’emblée 10 cas Arret de l’immunosuppression anti rejet + methylprednisolone 16mg/j 11 cas Hydroxychloroquine (200 mg x2) 19/20 Lopinavir/Ritonavir (200/50 mg X2) 15/19 Darunavir + Ritonavir (800+150 mg/j) 4/19 J7 : aggravation 87% - majoration 02 73% - IRA 7 cas (1 avec hemodialyse) J15 : DC 5 cas Petit effectif et suivi court mais prise en charge homogène soulevant la gravité (sévérité/aggravation rapide) de l’infection covid dans la population des transplantés Arret de l’IS et TTT antiviral dont le bénéfice reste peu probant …. |
Consulter l'article | ||
|
16 mars 2020 Swiss Medical Weekly Potential impact of seasonal forcing on a SARS-CoV-2 pandemic Neher A and Al. |
|
La réduction de la prévalence de la pathologie qui s’annonce ne sera pas uniquement la conséquence des interventions mises en place pour freiner sa propagation, mais aussi celle d’une variation saisonnière. Cette amélioration ne signifiera pas nécessairement la fin de l’épidémie, avec un risque de rebond l’hiver prochain
|
Consulter l'article | ||
|
7 avril 2020 Lancet The French response to COVID-19: intrinsic difficulties at the interface of science, public health, and policy Moatti JP |
Commentaire sur le développement de l’épidémie COVID en France |
Comparaison France/Italie/Corée du Sud Et discussion (entre autres) sur importance du dépistage de masse, du respect de la distance sociale et du « contact tracing » Bref et concis. |
Consulter l'article | ||
|
2 avril 2020 MedRxiv The QT Interval in Patients with SARS-CoV-2 Infection Treated with Hydroxychloroquine/Azithromycin Chorin E and Al. |
Etude américaine rapportant les cas de prolongation de QT sous HCQ+AZI |
Mesure du QT chez 84 hospitalisés pour COVID19 et recevant HQC+AZI. 4 patients sont décédés d'une défaillance multi-organes, sans signe d'arythmie. Aucune torsade de pointe n’a été observée. L’ECG était réalisé à 4,3 ± 1,7 jours. Le QTc était allongé de de 435 ± 24 ms à 463 ± 32 ms (p <0,001). 11% des patients ont eu allongement majeur du QTc > 500 ms qui est associé au risque de TDP et de mort subite, et donc une indication formelle à arrêter le traitement responsable. Le QTC de base n’est pas prédicteur de l’allongement du QTc> 500 ms. L’Etude confirme le risque potentiellement arythmogène de l’association HCQ+AZI et la nécessité absolue de faire un ECG de contrôle en cas de prescription hors AMM |
Consulter l'article | ||
|
2 avril 2020 Eurosurveillance Only Strict Quarantine Measures Can Curb the Coronavirus Disease (COVID-19) Outbreak in Italy, 2020 Sjodin H and Al. |
Quel confinement pour un contrôle rapide de l’épidémie ? |
Modélisation en fonction du caractère complet ou non du confinement et du nombre de personnes par foyer. En résumé, moins le confinement est complet et plus il faut de temps pour réduire les nouvelles infections. Idem pour le nombre de personnes par foyer : plus il est important et plus il y a de cas intrafamiliaux. => Plaidoyer pour un confinement strict et suffisamment prolongé |
Consulter l'article | ||
|
31 mars 2020 Science Quantifying SARS-CoV-2 Transmission Suggests Epidemic Control With Digital Contact Tracing Ferretti L and Al |
Est-ce qu’une application internet pourrait permettre de suivre suffisamment rapidement les chaines de contaminations ? |
L’importance de la transmission au stade présymptomatique (évaluée d’après différents travaux à 1/3 à ½ des transmissions versus 0 pour le SRAS) explique la nécessité d’un « contact tracing » très rapide et efficace pour mettre en quarantaine à domicile les contacts avant l’apparition des symptômes. Le succès du contrôle de l’épidémie va en effet largement dépendre du délai d’isolement des patients et de quarantaine des contacts. Le « contact tracing classique » ne permet pas cette rapidité et exhaustivité à la ≠ du « Digital contact tracing » utilisée dans certains pays en Asie (Chine, Corée du Sud..). Des aspects éthiques sont aussi discutés. |
Consulter l'article | ||
|
4 avril 2020 Lancet Developing Antibody Tests for SARS-CoV-2 Petherick A |
Où en est-on du développement des tests sérologiques ? |
Enjeu essentiel pour tous les gouvernements, les tests sérologiques permettant d’identifier les personnes ayant été en contact avec le virus font l’objet de toutes les attentions. Multiples applications : renvoyer au travail les gens immunisés, tester un vaccin.. Les firmes sont inondées de demandes. Cependant aucun des candidat-tests n’est parfaitement validé. La FDA a assoupli ses règles d’AMM et se réserve la possibilité de retirer du marché à posteriori les tests aux performances insuffisantes. L’antigène candidat privilégié est la Spike protein (S) (entière ou le Receptor Binding domain), qui induit la production d’AC neutralisant. D’autres équipes étudient la S mais aussi la Nucleo capsid protein (NCP). L’enjeu est d’éviter les faux + liés à des réactions croisées avec d’autres coronavirus (SRAS et coronavirus endémique). L’hypothèse privilégiée est que l’immunité conférée par l’infection est prolongée (au moins 17 ans pour le 1er SRAS !) |
Consulter l'article | ||
|
6 avril 2020 JAMA The COVID-19 Pandemic in the US. A clinical update. Omer et al. |
Réflexions sur l’épidémie aux Etats-Unis et comparaison avec les autres pays. |
Mortalité très variable en fonction des pays : globale 4.7%, Italie 10.8%, Allemagne 0.7%. Problème de l’évaluation du dénominateur = nombre total de cas (fonction des capacités de testing). Diagnostic biologique: PCR (sensibilité et spécificité variables) ou sérologie. Intérêt de répéter le test, en variant les sites. Discussion sur la possibilité de réinfection (problème de tests faux négatif). Possibilités de réinfection des autres SARS-Cov (mais après des mois/années), étude chez macaque négative.. Pas encore de données sur la durée de l’immunité (sérologies). Pas de données solides sur protection par masques. Transmissions du virus par gouttelettes (inter-individus si <1.8m ou par surfaces jusqu’à 9j), aérosols (contamination de l’air). Traitement pourrait diminuer temps de réanimation de 20-30%. Pas de vaccin avant 2021. |
Consulter l'article | ||
|
5 avril 2020 JAMA Association of Cardiac Injury With Mortality in Hospitalized Patients With COVID-19 in Wuhan, China. Shi et al. |
Etude rétrospective sur l’atteinte cardiaque au cours du COVID. |
416 patients hospitalisés pour infection COVID en Chine (Wuhan), 50,7% femmes, âge 64 ans. 82 (19.7%) avec atteinte cardiaque (définie par tropo > 99e percentile), comparés aux 334 autres. Comorbidités des patients avec atteinte cardiaque : + âgés (74 vs 60 ans), + HTA (59.8% vs 23.4%), + diabétiques (24.4% vs 12%), + ATCD cardiaques (IC, coronaropathie). Présentation : + inflammatoires (GB, CRP, PCT), marqueurs cardiaques + élevés (CPK, tropo, BNP). L’atteinte cardiaque est + souvent associée à d’autres atteintes : foie et rein (AKI 8.5% vs 0.3%). L’atteinte pulmonaire est plus sévère avec opacités multiples en verre dépoli (64.6% vs 4.5%), SDRA (58.5% vs 14.7%). Ils ont + fréquemment une assistance ventilatoire (VNI 46.3%, VAC 22%). Traitement agressif : antiviral 96.9%, CTC 73.1%, IVIg (62.3%), antibiotiques (56.5%) Plus de mortalité (HR 4.26). CCL : atteinte cardiaque fréquente et critère de gravité dosage de troponine systématique. Pas de données échocardiographiques. Physiopath : orage cytokinique ? |
Consulter l'article | ||
|
2 avril 2020 cJASN Lessons from the Experience in Wuhan to Reduce Risk of COVID-19 Infection in Patients Undergoing Long-Term Hemodialysis Junhua et al. |
Description des mesures prise dans un centre de dialyse à Wuhan pour circonscrire l’infection. |
Protection du staff médical : réduction des activités de réunions, surveillance des symptômes (prise quotidienne de T°, équipement de protection). Protection des patients : information sur l’infection. Dépistage avant entrée dans le centre de dialyse : température, recherche de contact Arbre décisionnel en fonction du scanner/symptômes/RT-PCR pour orienter le patient vers unité COVID versus NON COVID. |
Consulter l'article | ||
|
30 mars 2020 NEJM Covid-19 in Critically Ill Patients in the Seattle Region – Case series Bhatraju et al. |
Etude rétrospective sur les patients de réanimation aux Etats-Unis. |
24 patients en SDRA lié au COVID, 24 jours de suivi. Age médian 64 ans, 63% hommes. 58% diabétiques, 21% CKD, 14 corticothérapie récente (asthme). Admis en médiane à J7 depuis le début des symptômes. Seulement 54% avec contact identifié. Radio thorax : 100% anomalies (opacités bilatérales). RT-PCR : 100% positives. Symptômes : toux (88%), dyspnée (88%), fièvre (50%) Ventilation mécanique 75% pendant 10 jours (FiO2 90%, PEEP 13 cmH2O), Amines 71%. 7 patients ayant reçu Remdesevir. 1 patient ayant reçu Hydroxychloroquine. 1 patient Kaletra. 50% décès, plus fréquent si > 65 ans (62% versus 37%) CCL : Petite série. Patients très symptomatiques mais biais de recrutement. Durée de ventilation prolongée. Mortalité similaire aux séries chinoises. Pas de conclusion sur traitements. |
Consulter l'article | ||
|
28 mars 2020 cJASN On the Frontline of the COVID-19 Outbreak. Keeping Patients on Long-Term Dialysis Safe. Watnick et al. |
Démarche d’un centre de dialyse pour adapter la prise en charge des patients à l’infection COVID. |
Organisation de l’unité de dialyse : coopération entre le centre lourd de dialyse et les unités externes. Information et implication des patients dans les décisions. Information des équipes paramédicales sur la stratégie du centre de dialyse Développement de procédures de dépistage à l’arrivée des patients en dialyse : diagramme décisionnel. Protection des patients et du personnel. Adaptation au fil des jours des protocoles aux données de la littérature et à l’évolution locale de l’épidémie. |
Consulter l'article | ||
|
28 mars 2020 International Urology and Nephrology Chronic kidney disease is associates with severe coronavirus disease 2019 (COVID-19) infection Henry et al. |
Méta-analyse sur l’existence d’une association entre maladie rénale chronique et infection sévère par COVID-19. |
4 études chinoises avec 1389 patients dont 273 (19.7%) ayant une maladie sévère. Comparaison patients sévères versus patients non sévères (273 versus 1116). Pas de lien entre MRC et atteinte sévère en prenant les études individuellement. Lien entre MRC et atteinte sévère en poolant les 4 études : OR 3.03 (95% IC 1.09-8.47). CCL : Patients ayant une MRC devraient prendre des précautions supplémentaires. |
Consulter l'article | ||
|
6 avril 2020 JAMA Baseline Characteristics and Outcomes of 1591 Patients Infected With SARS-CoV-2 Admitted to ICUs of the Lombardy Region, Italy Grasseli et al. |
Etude rétrospective des patients admis en réanimation/soins intensifs dans la région lombarde |
1591 patients confirmés COVID par RT-PCR (82% d’hommes, âge médian 63 ans). 68% ayant au moins 1 comorbidité (49% HTA, 21% maladie cardiovasculaire, 17% diabète). Support respiratoire (ventilation mécanique 88%, VNI 11%). FiO2 médiane 70%, ratio PaO2/FiO2 médian 160, hauts niveaux de PEEP 14 cmH2O, FiO2 médiane plus basse chez les jeunes < 64 ans) Au moment de l’analyse (5 semaines après 1ère admission) : 26% décès, 16% sortis de réanimation. Mortalité + élevée chez ≥64 ans (36% versus 15%, p<0.001). CCL : Plus grande série de réanimation. Mortalité sous-estimée (analyse intermédiaire : suivi court), beaucoup de patients avec ventilation mécanique (VNI dans d’autres structures |
Consulter l'article | ||
|
4 avril 2020 NEJM Renin–Angiotensin–Aldosterone System Inhibitors in Patients with Covid-19 Vaduganathan et al. |
Commentaire sur les interactions entre COVID-19 et SRAA |
Etudes pré-cliniques suggèrent que les inhibiteurs du SRAA augmentent l’expression de ACE2. Possible impact négatif en augmentant la charge virale dans la cellule. Pas de données chez l’Homme. Essais cliniques en cours pour évaluer les effets des inhibiteurs du SRAA sur l’infection COVID. Essais cliniques en cours pour tester la sécurité et l’efficacité des modulateurs du SRAA (ACE2 humain recombinant, Losartan). Arrêt des inhibiteurs du SRAA chez les patients à haut risque (insuffisance cardiaque, infarctus du myocarde) pourraient entraîner une décompensation cardiaque. Les inhibiteurs du SRAA devraient donc être poursuivis en cas d’infection COVID avec état clinique stable |
Consulter l'article | ||
|
3 avril 2020 JAMA Cardiol Coronavirus Disease 2019 (COVID-19) Infection and Renin Angiotensin System Blockers Bavishi et al. |
Physiopathologie et résumé des recommandations des sociétés savantes sur l’utilisation des inhibiteurs du SRAA au cours du COVID |
Elévation de l’Angiotensin 2 sérique au cours de l’infection COVID et associée à la charge virale et à la sévérité des lésions pulmonaires. Utilisation d’ACE2 soluble pourrait agir comme un compétiteur de liaison du COVId et diminuer son entrée dans les cellules. Méta-analyse de 37 études : IEC et ARA2 associés à une réduction de la mortalité liée à la pneumonie. Difficile de conclure car uniquement des données rétrospectives. IEC et ARA2 : effet anti-oxydatif et anti-inflammatoire pour limiter SDRA ? |
Consulter l'article | ||
|
3 avril 2020 Nat Rev Nephrol Controversies of renin–angiotensin system inhibition during the COVID-19 pandemic South et al. |
Commentaire sur les interactions entre COVID-19 et SRAA |
Schéma clair sur les la régulation du SRAA par le COVID19. Entrée du virus dans la cellule hôte via ACE2. COVID-19 : dirige la transformation de l’angiotensine 1 en angiotensine 2, se fixant sur AT1R. Induit vasoconstriction, stress oxydatif, inflammation et fibrose. Questions (sans réponses) sur l’impact des ARA2 sur les interactions entre le COVID et le système rénine-angiotensine-aldostérone. Effet protecteur ? Pas de données chez l’Homme. Arrêt des ARA2 : connu pour être délétère (cardiopathie sous-jacente) |
Consulter l'article | ||
|
2 avril 2020 Kidney Int Rep Etude rétrospective des traitement utilisés chez des patients hémodialysés et transplantés rénaux Alberici et al |
Etude rétrospective sur le pronostic chez le patient sous anti-hypertenseurs, en fonction de la classe thérapeutique |
Breschia : 5317 cas au 23/03/2020. 20 patients transplantés, 5 décès. 21 patients hémodialysés, 5 décès. 5 patients avec IRC. Traitements de la phase de réplication virale puis traitement anti-inflammatoire à partir de J7-J10. Traitement anti-rétroviral et hydroxy-chloroquine : 19/20 transplantés, 17/21 hémodialysés, 4/5 CKD. Dexamethasone : 11/20 transplantés, 4/21 hémodialysés, 1/5 CKD. TOcilizumab : 6/20 patients transplantés, 1/21 hémodialysés, 0/5 CKD. |
Consulter l'article | ||
|
31 mars 2020 Emerg Microbes Infect Renin-angiotensin system inhibitors improve the clinical outcomes of COVID-19 patients with hypertension Meng et al. |
Etude rétrospective sur le pronostic chez le patient sous anti-hypertenseurs, en fonction de la classe thérapeutique |
42 patients hypertendus infectés par le COVID-19 17 patients sous IEC/ARA2 ; 25 patients sous autres anti-HTA (IC, diurétiques, béta-bloquants) Pas de différence pour les autres comorbidités Formes sévères (classification chinoise) : 12 patients non IEC/ARA2 (48%) versus 4 patients sous IEC/ARA2 (23,5%) Tendance à taux d’IL6 plus bas dans groupe IEC/ARA2 CCL : tendance à meilleur pronostic sous IEC/ARA2 (atténuation de l’inflammation ?) ; limites d’une étude rétrospective |
Consulter l'article | ||
|
1er avril 2020 MedRxiv Use of siltuximab in patients with COVID-19 pneumonia requiring ventilatory support Gritti et al. |
Intérêt potentiel de l’anti IL6 Siltuximab au cours du SDRA lié au COVID-19 |
Etude rétrospective à Bergame. Pas de groupe contrôle. 21 patients en SDRA lié au COVID-19, sous VNI ou CPAP (PaO2/FiO2 médiane 127). Taux médian de IL-6 : 140 (113-239). Dose SILTUXIMAB : 700 à 1200 mg. Evolution :
CCL : Etude très préliminaire, non contrôlée, suivi médian court (8j). Aucun patient sous ventilation mécanique ? Difficile de tirer des conclusions. |
Consulter l'article | ||
|
Mars 2020 Journal Microb Immunol Infection TH17 responses in cytokine storm of COVID-19: An emerging target of JAK2 inhibitor Fedratinib Wu et al. |
Rôle potentiel de l'IL-17 dans la physiopathologie des lésions pulmonaires du SRAS-Cov2 ? |
Les lymphocytes Th17 (LT helper), une sous-population de lymphocytes T CD4, sont retrouvés à des taux élevés dans les infections à COVID-19 sévère Le lymphocyte TH17 produit IL-17, GM-CSF et induit G-CSF (qui recrutent des neutrophiles) et des cytokines pro-inflammatoires (IL-6, TNFa, IL-1b). IL-17 peut entrainer des lésions pulmonaires comme observé dans H1N1 (Li C Cell Res 2012) Un inhibiteur de Jak 2 (Fedratinib utilisé pour la leucémie myéloïde) bloque l'induction de l'IL-17 et du GM-CSF. Le Fedratinib pourrait donc être une thérapeutique potentielle ? |
Consulter l'article | ||
|
24 mars 2020 Pre-print MedRxiv Viral Kinetics and Antibody Responses in Patients with COVID 19 Tan et al. |
Etude prospective de l’évolution de la charge virale (CV) dans les prélèvements naso-pharyngés (NP), crachat (C), Selles (S) et des AC anti nucléo-capside (anti-NP) |
67 patients dont 29 (43%) sévères. 67% sous 02. Moins de 50% sous antibiotiques.
CCL : Le portage viral dépasse 14j en particulier dans les crachats et les selles, et chez patients sévères. Les Ac anti-NP ne sont pas utiles pour le dg en phase aigue. Si prélèvements Naso-pharyngés négatifs et forte suspicion clinque, penser aux Crachats et Selles. |
Consulter l'article | ||
|
30 mars 2020 Clin Infect Dis Novel Coronavirus Pneumonia (COVID-19) Progression Course in 17 Discharged Patients : Comparison of Clinical and Thin-Section CT Features During recovery Han and Al. |
Etude rétrospective de l’évolution de l’imagerie pulmonaire (scanner) après guérison clinique |
17 patients TDM coupes fines chez patients guéris sortis d’hospitalisation : suivi pendant 4 semaines après admission (CT score) Opacités en verre dépoli :
CCL : aggravation dans les 4 premières semaines des lésions pulmonaires sur scanner ; évolution vers la fibrose en cas de SRAS |
Consulter l'article | ||
|
30 mars 2020 Ann Intern Med SARS-Cov-2-Positive Sputum and Feces After Conversion of Pharyngeal Samples in Patients With COVID-19 Chen and Al. |
Etude rétrospective sur la positivité des prélèvements de crachats et de selles au cours de l’infection COVID |
22 patients COVID Etude des crachats et selles en RT-qPCR après négativation du prélèvement pharyngé (à 2 reprises) 545 échantillons (209 pharyngés, 262 crachats, 74 selles) Crachats : positifs pendant 39 jours après Selles : positifs pendant 13 jours après CCL : Le virus peut rester présent dans l’organisme après négativation de la PCR oro-pharyngée. Pas de données sur le caractère contagieux (virus vivant ?) |
Consulter l'article | ||
|
31 mars 2020 Kidney Int 2019-nCoV therapeutic options for patients with Kidney Disease Izzedine H and Al. |
Revue de l’expérience de la ribavirine dans les précédents épidémies à coronavirus |
Revue sur l’ensemble des thérapeutiques en cours d’esai sur le COVID Propositions d’adapatation des posologies Et principaux effets indesirables |
Consulter l'article | ||
|
31 mars 2020 J Med Virol Analysis of Heart Injury Laboratory Parameters in 273 COVID-19 Patients in One Hospital in Wuhan, China Han H and Al. |
Etude rétrospective monocentrique de corrélation entre les marqueurs biologiques cardiaques et la sévérité de l’infection Wuhan University Hubei - Chine |
273 COVID + 198 cas peu sévères / 60 cas sévères / 15 cas critiques Definition sévérité : FR > 30, 02< 93%, Pa02/Fi02 < 300 mmhg Définition cas critique : ventilation invasive ou choc ou défaillance multiviscérale Analayse CKMB, MYO, Tropo I, NTproBNP Différence significative entre cas minime et severe/critique (pas de diff entre severe et critique) Dècés globaux 22% si marqueurs cardiaques élevés vs 5% si normaux Dc cas severes et critiques 42 et 33% si marqueurs cardiaques élevés CCL : cas severes + critiques + tropo + NTproBNP élevés > 1/3 décès |
Non disponible | ||
|
31 mars 2020 Am J Transplant COVID-19 in Kidney Transplant Recipients Gandolfini I and Al. |
Cas d’infection grave à COVID 19 chez 2 transplantés rénaux Expérience italienne |
En Italie au 19 mars : 41035 pts COVID + / 3405 décès Italie du nord : prévalence > 1/1000 2 transplantés rénaux COVID + (Hôpital de Parme) Homme, 75a + Femme, 52a – Symptomes : toux, myalgies, T)> 38 24 à 72h avant admission, dyspnée, TDM + PCR + Arret tacro + MMF Sous plaquenil + anti Viraux + VNI Pt #1 : fct greffon stable, detresse respi à J3 décès J5 Pt #2 : sris – introduction colchicine 1mg en charge puis 0.5mg/j – A j14 : arret anti viraux, reprise tacro J12, fct renale stable… Colchicine : old medic, new option ? |
Consulter l'article | ||
|
30 mars 2020 J Med Virol Novel Coronavirus Treatment With Ribavirin: Groundwork for Evaluation Concerning COVID-19 Khalili J and Al. |
Revue de l’expérience de la ribavirine dans les précédents épidémies à coronavirus |
Revue de la littérature sur l’éfficacité de la ribavirine lors des épidémies SARS et MERS Activité anti COVID in vitro démontrée Le problème étant l’interprétation sans études controlées.. |
Consulter l'article | ||
|
30 mars 2020 NEJM Covid-19 in Critically Ill Patients in the Seattle Region - Case Series Bhatraju P and Al. |
Prise en charge des patients COVID sévères en réanimation Expérience de 24 patients à Seattle |
24 patients COVID sévères Age moyen 64a, Homme 63%, 58% diabete Début des symptomes 7j +/- 4 avant ICU Toux 88% dyspnée 88% +++, Fièvre 50% 18 pts sous ventilation mécanique 17 pts sous vasopresseurs 12 décès entre J1 et J18 (4 NTBR) 12 vivants : 5 sortis, 4 transferts en médecins, 3 encore ventilés NB : pas d’autres rech virales faites – |
Consulter l'article | ||
|
30 mars 2020 NEJM Renin–Angiotensin–Aldosterone System Inhibitors in Patients with Covid-19 Vaduganathan and Al. |
Revue sur l’impact du blocage du SRA sur le covid |
Plutôt en accord avec les précédentes publications Hypothèse que ACE2 est « down régulé » par le COVID après son entrée cellulaire Moins d’ACE2 = infiltration inflammatoire pulmonaire, accumulation AT II, stimulation non freinée du SRA, moins de cardioprotection Modèle animal : diminution des lésions pulmonaires après injection ACE2 dans d’autres infections virales Essais clinqiues en cours avec le losartan (NCT04312009) (NCT04311177) |
Consulter l'article | ||
|
26 mars 2020 BMJ Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study Chen T and Al. |
Caractéristiques des patients Décédés à Wuhan |
Analyse rétrospective des dossiers de 113 pts DCD et 117 ayant guéris. Les patients DCD sont :
DC en médiane 16 J après début symptômes (interquartile range 12.0-20.0) Complications les + frqtes : ARDS et insuf resp, sepsis, atteintes cardiaques aigues/insuf cardiaques |
Consulter l'article | ||
|
28 mars 2020 Clin infect Dis Antibody responses to SARS-CoV-2 in patients of novel coronavirus disease 2019 Zhao J and Al. |
Réponse immune AC totaux et IgG IgM chez 174 pts Chine |
PCR ORL : moyen diagnostic de COVID + Mais faux négatifs, résultat variable selon qualité du prélèvement, timing depuis début des symptomes, qualité de l’analyse PCR Sérologie : débit de réalisation + élevé, délai d’éxécution + rapide, charge de travail réduite Seroconversion : totale 93%, IgM 82%, IgG 64% (7% non seroconvertis = en fait pas assez de serum pour analyse) Tps médian de seroconversion : 11 , 12, et 14j Présence d’ac à J15 : 100%, 94% et 79% RNA PCR 66% avant J7 et 45% apres j15 Association sérologie + PCR améliore la sensibilité y compris avant J7 NB : corrélation entre titre ac élevé et évolution défavoranle |
Consulter l'article | ||
|
27 mars 2020 MMWR Morb Wkly Rep Severe Outcomes Among Patients with COVID-19 United States, February 12–March 16, 2020 CDC COVID19 response team |
Impact de l’âge sur 4226 pts COVID PCR + aux USA Entre le 12/02 et le 16/03 Impact important de l’âge sur le DC = Chine> 65a : 30% COVID+, 45% hospitalisations, 53% des transferts en réa et 80% des décès… |
 |
Consulter l'article | ||
|
27 mars 2020 J Clin Invest Clinical and Immunologic features in severe and moderate cornavirus disease 2019 Chen G and Al. |
Quelles différences de profil immunologique entre les fromes modérées et sévères ? |
Comparaison du profil biologique de 11 cas sévères à 10 cas modérés. En résumé, pour les cas sévères : intensité de la lymphopénie (CD4 et CD8), hypoalbuminémie, ALAT, CRP, d-dimères, ferritine plus élevés ainsi que IL-2R, IL-6, IL-10 et TNF-α |
Consulter l'article | ||
|
27 mars 2020 Clinical and microbiological effect of a combination of hydroxychloroquine and azithromycin in 80 COVID-19 patients with at least a six day follow up : an observationnal study Gautret et Al. |
Etude ouverte de l’association plaquenil + azithromycine chez 80 pts |
80 pts PCR + entre le « et l » 21/03, hospitalisés, ayant reçu ≥ 3 jrs de ttt et suivis ≥ 6j Age médian 52a Pts avec inf. resp sup modérées (4 pts Asymptomatiques, 33 Inf Resp Sup sans image pulm au scanner (ou NR) ; 43 pts avec images pulm au scanner). Seuls 12pts (15%) fébriles. Dyspnée ? (NR) TT : HCQ (200mgx3/J) pdt 10j+ azithromycine (500mgJ1 puis 250 mg J2-J5 sauf CI (QTc > 500 ms ECG à J1 et J3) + ceftriaxone si pneumonie au scanner. Arrêt TT à 4j chez 1pt Evolution : favorable avec sortie 65 pts (81%) ; passage en Rea 3 pts dt 2 revenus de Rea ; 1 DC de 86 ans Négativation PCR Naso-Pharyngée (NP): 83% à J7 ; 93% à J8 Culture virale NP : négative à J5 chez 97% EI : nausée 2, diarrhée 4, vision floue 1 Le problème est que dans l’étude de Schangai (J of ZHEJIANG BIBLIO n°2 du 25 mars) 93% des pts du Groupe Contrôle (sans HCQ) négativent aussi la PCR à J8. Donc cette étude ouverte ne permet pas d’affirmer l’efficacité de HCQ+azithro. Il faut une étude randomisée controlée avec un nbre suffisant de pts. |
Non disponible | ||
|
27 mars 2020 J Thromb Haemost Anticoagulant treatment is associated with decreased mortality in severe coronavirus disease 2019 patients with coagulopathy Tang N and Al. |
Rôle de l’anticoagulation dans les formes graves avec coagulapthie |
449 pts atteints de formes graves – région de Wuhan Coagulapathie liée au sepsis : DDimères élevés + thombopénies 99 pts sous LMWH pdt au moins 7 jours Pas de différence de mortalité globale entre hep + ou Hep – = 30% Mais différence si score SIC ≥ 4 : 40% hep + vs 64 hep – (SIC inclue TP, plaq, SOFA) ou Ddim > 6N : 32% hep + vs 52% hep – CCl : bénéfice possible dans les cas de COVID sélectionnés sévères avec coagulapathie liée au sepsis Score SIC et Ddim élevé |
Consulter l'article | ||
|
27 mars 2020 JAMA Cardiovascular Implications of Fatal Outcomes of Patients With Coronavirus Disease 2019 (COVID-19) Guo T and Al. |
Impact des comorbidités cardiovasculaires dans la mortalité liée au COVID |
Région de Wuhan 187 pts – 43 pts (23%) Décès Age moyen 58a 35% atteinte cardiaque (HTA, coronaropathie, cardiomyopathie) 27% atteinte myocardique Dc :
Pas de différence significative de DC selon prise ou non blocage du SRA Corrélation avec CRP et NT pro BNP |
Consulter l'article | ||
|
27 mars 2020 NEJM Epidemiology of Covid-19 in a Long-Term Care Facility in King County, Washington McMichael T and Al. |
Cas d’infection COVID dans un établissement de long séjour USA |
Entre le 18 février et le 18 mars : identification de 167 cas : 101 résidents, 50 soignants, 16 visiteurs Hospitalisation dans 54, 6 et 50% respectivement Age médian 83 a/43,5a/62a Résidents :
CCL : population fragile dans laquelle la contamination peut être très rapide et foudroyante -> attitude proactive dans le dépistage (visiteurs ++) et l’exclusion des suspicions +++ |
Non disponible | ||
|
27 mars 2020 Clinical Radiology An update on COVID-19 for the radiologist – A British society of Thoracic Imaging statement Rodrigues and Al. |
Evolution scanographique des lésions pulmonaires dans le temps |
TDM normale :
Images volontiers bilatérales, sous pleurales, prédominant en LID MAIS non spécifiques (H1N1, CMV, mycoplasme…) Atteinte bilatérale avec typique « crazy paving » Persistance possible à 1 mois Très spécifique – manque de sensibilité 60-70% mais 97% avec PCR + |
Non disponible | ||
|
27 mars 2020 CJASN Sound Science before Quick Judgement Regarding RAS Blockade in COVID-19 Sparks M and Al. |
Rôle délétère du blocage du SRA ? |
Reprise du débat sur l’intérêt des IEC/ARA2 face au coronavirus Toujours pas d’évidence à l’impact négatif du blocage du SRA Travaux pré cliniques évoquant le rôle plutôt protecteur de l’inhibition du SRA dans ce contexte En phase avec les recommandations de l’ESH |
Non disponible | ||
|
27 mars 2020 J Thromb Haemost Anti-hypertensive Angiotensin II receptor blockers associated to mitigation of disease severity in elderly COVID-19 patients Liu Y and al. |
Étude rétrospective chinoise sur le risque de forme sévère de pneumonie COVID-19 chez les patients traités pour une HTA, à partir de 3 cohortes chinoises publiées |
pas de différence sur la proportion de patients sévères selon le type de tt anti-HTA ou l'absence de tt quand on regarde la population HTA de façon globale (n=78 patients) - quand on se concentre dur les patients HTA de plus de 65 ans, ceux traités par sartans à l'entrée ont moins de formes sévères que ceux non traités pour leur HTA. Beaucoup de limites à ce type d'étude, mais en tout cas pas de signal négatif sur le traitement de fond par sartans chez les patients COVID avec pneumonie (ce qui confirme le fait qu'il ne faut pas l'arrêter comme traitement de fond s'il est indiqué chez les patients HTA). D’interprétation tout aussi limitée, ils font ensuite une méta-analyse d'études passées sur les pneumonies dans lesquelles les sartans sont mentionnés (aucun essai contrôlé randomisé), et ils rapportent une association à moins de morbidité et mortalité des pneumonies (aucune étude ne montre d'association péjorative). |
Consulter l'article | ||
|
27 mars 2020 MedRxiv(Préprint) Anti-hypertensive Angiotensin II receptor blockers associated to mitigation of disease severity in elderly COVID-19 patients Liu Y and al. |
Étude rétrospective chinoise sur le risque de forme sévère de pneumonie COVID-19 chez les patients traités pour une HTA, à partir de 3 cohortes chinoises publiées |
pas de différence sur la proportion de patients sévères selon le type de tt anti-HTA ou l'absence de tt quand on regarde la population HTA de façon globale (n=78 patients) - quand on se concentre dur les patients HTA de plus de 65 ans, ceux traités par sartans à l'entrée ont moins de formes sévères que ceux non traités pour leur HTA. Beaucoup de limites à ce type d'étude, mais en tout cas pas de signal négatif sur le traitement de fond par sartans chez les patients COVID avec pneumonie (ce qui confirme le fait qu'il ne faut pas l'arrêter comme traitement de fond s'il est indiqué chez les patients HTA). D’interprétation tout aussi limitée, ils font ensuite une méta-analyse d'études passées sur les pneumonies dans lesquelles les sartans sont mentionnés (aucun essai contrôlé randomisé), et ils rapportent une association à moins de morbidité et mortalité des pneumonies (aucune étude ne montre d'association péjorative). |
Consulter l'article | ||
|
26 mars 2020 NEJM Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus–Infected Pneumonia Q Li and Al. |
Retour d’expérience sur contage et délai de transmission (Wuhan) |
425 pts avec pneumonie Age médian 59 ans Importance de la transmission inter-humaine : doublement tous les 7,5 jours avec une incubation de 5,2 à 12,5 jours |
Consulter l'article | ||
|
26 mars 2020 J Eur Acad Dermatol Venereol. Cutaneous manifestations in COVID-19 : a first perspective Recalcati S and al. |
Atteinte cutanée |
18 patients (20,4 % de leur cohorte) avec manifestations cutanées 8 au début et 10 après hospitalisation Rash érythémateux (14), urticaire généralisé (3), éruption vésiculeuse (1). Localisation surtout du tronc avec lésions non prurigineuses. Guérison en quelques jours. Données en cours d’analyse Pas de discussion sur les thérapeutiques reçues |
Non disponible | ||
|
26 mars 2020 Lancet Infect Dis Temporal profiles of viral load in posterior oropharyngeal saliva samples and serum antibody responses during infection by SARS-CoV-2: an observational cohort study To To KK and al. |
Etude de la cinétique de charge virale et réponse immune |
Etude observationnelle chez 23 patients à Hong Kong avec PCR sang, urine, salive et rectal + sérologie Charge virale salivaire la plus élevée pendant la première semaine des symptômes. Age élevé corrélé avec charge élevée Détection à J25 dans un cas après pic d’intensité des symptômes Séquençage du génome viral réalisé dans 4 cas à 72 h d’intervalle : pas de mutations trouvées Importance d’une détection précoce +++ |
Consulter l'article | ||
|
26 mars 2020 JAMA Management of Critically Ill Adults With COVID-19 Poston J and al. |
Recommandations pour la prise en charge des patients graves (consensus d’experts University of Chigaco |
Recommandations :
Recommandations remises à jour régulièrement Notons qu’elles reposent sur beaucoup de références d’études COVID négatifs. |
Consulter l'article | ||
|
26 mars 2020 Nature China Coronavirus: Six Questions Scientists Are Asking Callaway E and al. |
Quelle immunité après une infection ? à priori immunité acquise (qui n’a jamais été observée chez l’homme). Les modèles animaux chez le macaque vont dans ce sens (Bao L BioRx 17 mars) |
Consulter l'article | |||
|
24 mars 2020 JAMA Treating COVID-19—Off-Label Drug Use, Compassionate Use, and Randomized Clinical Trials During Pandemics Kalil A and al. |
Excellente revue sur l’intérêt de garder, en particulier dans un contexte pandémique, une rigueur scientifique dans la réalisation des études :
A discuter |
Consulter l'article | |||
|
24 mars 2020 Current medical science Clinical Characteristics of Children with Coronavirus Disease 2019 in Hubei, China. Zheng F and Al. |
Présentation des cas pédiatriques de la cohorte chinoise |
Etude multicentrique 25 enfants – 10 Hôpitaux – Ratio H/F 1.2/1 40% < 3 ans, 24% 3-6 ans, 36% > 6ans Fièvre 52%, toux sèche 44% Imagerie normale 33%, atteinte unilatérale 20%, atteinte bilatérale 45% 2 cas de réanimation < 3 ans Donc attention aux enfants < 3ans |
Consulter l'article | ||
|
24 mars 2020 JAMA COVID-19 and angiotensin-Converting Enzyme inhibitors and Angiotensin Receptor Blockers What Is the Evidence? Patel A et al. |
Recommandations concernant IEC et ARA2 Council of HTA et ESH |
Plus de mortalité liée au COVID chez les hypertendus ACE2 : Corécepteur au SARS COV 2 Question : IEC ou ARA2 responsables d’une augmentation de l’expression de ACE2 et donc d’entrée virale versus effet plutôt protecteur ? Données contradictoires et insuffisantes pour statuer Recommandations : pas d’arrêt |
Consulter l'article | ||
|
24 mars 2020 PNAS Prophylactic and therapeutic remdesivir (GS-5734) treatment in the rhesus macaque model of MERS-CoV infection. De Witt et al. |
Efficacité du Remdesivir pour la prévention ou le traitement de COVID-19 dans un modèle animal. |
L’administration du traitement 24h avant l’inoculation prévient totalement la maladie. L’administration du traitement 12h après l’inoculation apporte un bénéfice clinique en réduisant la réplication virale dans les poumons et en réduisant la sévérité de l’atteinte pulmonaire. |
Consulter l'article | ||
|
23 mars 2020 J Nephrol Practical indications for the prevention and management of SARS‐CoV‐2 in ambulatory dialysis patients: lessons from the first phase of the epidemics in Lombardy Rombola G et Al. |
Retour d’expérience de la 1ère phase épidémique en Lombardie chez les patients dialysés hors centre |
Limitation de l’extension épidémique grâce au cohorting et au port de masque patient et soignant +++ 1er centre : 60 pts – 18 infectés – aucun soignant 7 jours entre Cas n°1 et cas n°18 2e centre : 170 pts – 4 infectés Recommandations générales et pragmatiques des patients dialysés et soignants |
Consulter l'article | ||
|
Mars 2020 Kidney Int Kidney disease is associated with in-hospital death of patients with COVID-19 Cheng Y et al. |
Prévalence de l’atteinte rénale et impact sur la mortalité intra-hospitalière. |
701 patients hospitalisés à Wuhan (médiane 63 ans, 52% H), dont 113 (16%) vont décéder. Atteinte rénale à l’entrée : 44% ProtU, 27% HématU, 14% élévation créat, 13% élévation urée, 13% DFG<60. AKI durant l’hospit : 5%. Atteinte rénale : FDR indépendant de mortalité intra-hospitalière après ajustement sur âge, sexe, sévérité de la maladie, comorbidités (IRC, BPCO, HTA, Diab, cancer)
Elévation de la créat à l’entrée : + de passage en Réa, + d’intubation. Importance de la surveillance rénale en cours d’hospitalisation. Considérer comme particulièrement à risque d’évolution défavorable les patients avec atteinte rénale. |
Consulter l'article | ||
|
23 mars 2020 Am J Transplant COVID-19: A Global Transplant Perspective on Successfully Navigating a Pandemic Kumar D et al. |
Perspective sur l’impact de la pandémie sur la transplantation d’organe dans le monde. |
Impact sur l’activité de prélèvement et sur les donneurs et receveurs, mais également sur la gestion des ressources de soin limitées. Point de vue illustré de différents exemples de gestion de la crise dans le monde, avec différentes stratégies de gestion des donneurs, et d’utilisation des ressources. Discussion sur la recherche en transplantation et en infectiologie de la transplantation dans ce contexte. |
Consulter l'article | ||
|
Mars 2020 medRxiv (preprint) 2019 novel coronavirus disease in hemodialysis (HD) patients: report from one HD center in Wuhan, China Ma Y et al. |
Incidence et description des cas d’infection chez les patients dialysés d’un centre à Wuhan, et du personnel, durant la vague épidémique 14janv-17fev 2020. |
HD : 37 cas/230 patients (16%, 23H 14F, âge médian 66 ans). Screening systématique après les 1ers cas. HD : 72% peu/pas symptomatiques (11% Fièvre, 8% asthénie, 3% toux, 3% nausées) mais scanner thoracique sensible (100% images pulmonaires uni ou bilatérales, 62% images typiques). HD : 6/37 décès (de cause cardio-vasculaire ou hyperkaliémie, pas de SDRA). HD : moins de lymphopénie et taux plus bas de cytokines que autres patients COVID-19+. Mesures de prévention, protection, screening, isolement et regroupement des patients infectés dans 1 centre dédié. Personnel de dialyse : 4 cas/33 (12%) Les patients HD peuvent être porteurs asymptomatiques. |
Consulter l'article | ||
|
Mars 2020 medRxiv (preprint) Human kidney is a target for novel severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) infection Diao B et al. |
Le rein est-il une cible du SARS-COV2 ? Quelles atteintes sont observées ? |
Autopsie de 6 patients décédés de COVID-19 : lésions de nécrose tubulaire aigue et de néphrite interstitielle aigue (infiltrat = lymphocystes et macrophages), dépôts de C5b9 tubulaires, et présence du virus retrouvée dans le tissu rénal par IHC (protéine de nucléocapside) et par RT-PCR. Le rein est bien une cible du virus SARS-COV-2. (plus discutable : analyse de 85 patients infectés hospitalisés à Wuhan: IRA 27% (sujets âgés : IRA 65% ; HTA ou insuffisants cardiaques : IRA 70%). L’IRA était définie par une baisse du DFG de 30%, ou un DFG dès l’entrée < 90…) |
Consulter l'article | ||
|
23 Mars 2020 Nephron Should COVID-19 Concern Nephrologists? Why and to What Extent? The Emerging Impasse of Angiotensin Blockade. Perico L et al. |
Revue générale SRAS-CoV2 et COVID ; pronostic chez les dialysés |
Papier de revue portant sur
|
Consulter l'article | ||
|
23 mars 2020 JAMA Case-Fatality Rate and Characteristics of Patients Dying in Relation to COVID-19 in Italy Onder G et al. |
Taux de mortalité parmi les patients testés positifs par RT-PCR en Italie. |
Mortalité globale 7.2% (1625/22 512 cases), plus élevée qu’en Chine (2.3%). Italie : patients plus âgés, mortalité comparable par tranche d’âge jusqu’à 69 ans, supérieure en Italie après 70 ans. Italie : fréquence ++ des comorbidités (seuls 3 patients sans comorbidité décédés). Italie : patients peu symptomatiques moins testés qu’en Chine. |
Consulter l'article | ||
|
20 mars 2020 NDT Recommendations for the prevention, mitigation and containment of the emerging SARS-CoV-2 (COVID-19) pandemic in haemodialysis centres. Basile C et al. |
Recommandations ERA-EDTA pour la prise en charge des patients COVID+ en hémodialyse. |
Rappel des règles de prévention pour patients et soignants. A noter le port du masque FFP2 pour les soignants de pts COVID19+. Importance du cohorting et du personnel dédié pour les pts COVID19+ Gestion des déchets |
Consulter l'article | ||
|
20 mars 2020 cJASN Mitigating Risk of COVID-19 in Dialysis Facilities. Kliger et al. |
Modalités de prise en charge en dialyse |
Points cruciaux :
|
Consulter l'article | ||
|
20 mars 2020 Am J Transplant Case report of COVID-19 in a kidney transplant recipient : Does immunosuppression alter the clinical presentation ? Guillen et al. |
Présentation et prise en charge chez le greffé rénal Cas clinique |
Présentation clinique atypique : signes digestifs puis tableau de PFLA. Traitement par Lopinavir-Ritonavir, Plaquenil, Interféron., antibiotiques. Arrêt mTor inhibiteur (pourvoyeur de pneumopathie interstitielle), ACN (interaction avec antirétroviral). Difficile de déduire une conduite à tenir. |
Consulter l'article | ||
|
18 mars 2020 Lancet Health security capacities in the context of COVID-19 outbreak: an analysis of International Health Regulations annual report data from 182 countries Kandel et al. |
Capacité des pays à réagir face à une crise sanitaire |
En tout, 182 pays sont étudiés au cours de l’année 2018. Les résultats sont très variables en fonction des pays, avec seulement la moitié des pays déclarant être en capacité de répondre à un défi sanitaire. 104 (57%) pays sont opérationnels pour prévenir, détecter, et contrôler une épidémie (66 [36%] au niveau 4 and 38 [21%] au niveau 5). 52 pays (28%) avaient des capacités de prévention de niveau 1 ou 2, et 60 (33%) avaient des capacités de réaction de niveau 1 ou 2. Les capacités varient également en fonction des régions. L’Afrique et l’Asie du sud-est seraient plus en difficulté. |
Consulter l'article | ||
|
18 mars 2020 NEJM A trial of Lopinavir-ritonavir in adults hospitalized with severe Covid-19 Cao et al. |
Sécurité et efficacité du Lopinavir-ritonavir chez l’adulte infecté par COVID-19 Essai randomisé, contrôlé, en ouvert. |
199 patients avec atteinte respiratoire (sat O2 <94% n AA ou pO2/FiO2 <300) 99 ont reçu le traitement (14j), 100 ont eu le standard of care. Critère primaire : délai d’amélioration clinique ou délai de sortie d’hospitalisation. Mortalité globale 22.1%. Pas d’effet sur l’amélioration clinique ou mortalité. Pas d’effet sur mortalité à 28j. Pas de différence sur la charge virale. Pas de différence sur durée oxygéno-requérance ou durée hospitalisation. Arrêt prématuré du traitement en raison EI : 13.8% (fréquence des EI gastro-intestinaux). Intérêt de tester ce traitement chez des patients plus sévères ? |
Consulter l'article | ||
|
16 mars 2020 Lancet COVID-19 : consider cytokine storm syndromes and immunosuppression Mehta et al. |
Rôle de l’orage cytokinique dans la morbi-mortalité du COVID10. |
Existence d’un syndrome d’activation macrophagique secondaire (cytopénie, hyperferritinémie, SDRA). Augmentation de cytokines : IL2, IL7, G-CSF, IFI 10, MCP, macrophage inflammatory protein 1-α, TNF-α.6). La ferritine élevée est un facteur prédictif de mortalité dans une étude (1296,6 vs 614,0 ng/ml) Intérêt potentiel des stéroïdes, anti-IL1, inhibiteurs de JAK, anti-IL6 ? |
Consulter l'article | ||
|
14 mars 2020 AJR Coronavirus Disease 2019 (COVID-19): A Systematic Review of Imaging Findings in 919 Patients Salehi S and Al. |
Revue de littérature Imagerie COVID par TDM 30 revues analysées entre le 12 et le 19/02/2020 |
Importance des opacités rondes multilobaires bilatérales avec distribution périphérique, postérieure principalement aux lobes inférieurs. Plus rarement opacités condensantes, épaississement des septa, bronchectasie, épaississement pleural et sous pleural (formes plus tardives) Très rarement épanchements pleuraux, péricardiques, adénopathies Surtout 10 jours après le début des symptômes. Amélioration à J15 avec résolution des opacités et diminution du nombre des lésions et des lobes impliqués Discussion sur la place relative de TDM / PCR mais sans conclusion bien nette |
Consulter l'article | ||
|
11 mars 2020 Lancet Infect Dis Early dynamics of transmission and control of COVID-19: a mathematical modelling study Kurcharski et al. |
Modélisation mathématique de la transmission |
Le taux de reproduction quotidien (R1) à Wuhan est passé de 2.35 (1 semaine avant restrictions) à 1.05 (1 semaine après restrictions). Avec 4 cas isolés infectés dans une localité, il y a 50% de risque que l’infection se propage. |
Consulter l'article | ||
|
11 mars 2020 Lancet Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Zhou et al. |
Facteurs de risque de mortalité Etude rétrospective |
191 patients suivis jusqu’à leur sortie ou leur décès : comparaison patients décédés (54) et patients en vie à la sortie (137). 48% avaient des comorbidités (diabète 19%, HTA 30%), pour un âge médian de 56 ans. La PCR virale prélevée sur les voies respiratoires était positive pendant 20 jours en médiane. La mortalité survenant à l’hôpital est associée à l’âge (OR 1.10), au score SOFA (OR 5.65), au taux de D-dimères >1μg/ml (OR 18.42). 31 des 32 patients ventilés sont décédés. Le travail est évidemment rétrospectif. Les patients qui n’étaient pas sortis de l’hôpital n’ont pas été inclus, ce qui engendre un biais de recrutement. |
Consulter l'article | ||
|
13 mars 2020 JAMA Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China Wu et al. |
Facteurs de risque de SDRA et mortalité Etude rétrospective |
201 patients SDRA 41.8%, mortalité 52.4% Facteurs de risque de SDRA et mortalité : âge (HR 3.26 et 6.17), neutrophilie (HR 1.14 et 1.08), CIVD : taux LDH (HR 1.61 et 1.3), D-dimères (HR 1.03 et 1.04). Chez les patients atteints de SDRA, la Methylprednisolone réduit la mortalité (HR 0.38). |
Consulter l'article | ||
|
11 mars 2020 Lancet Respir Med Are patients with hypertension and diabetes mellitus at increased risk for COVID-19 infection? Fang et al. |
Impact des comorbidités sur la mortalité Commentaire |
L’HTA est souvent rapportée comme un facteur de mauvais pronostic dans les études rétrospectives. Le traitement anti-hypertenseur (IEC, ARA2) pourrait avoir un impact en augmentant l’expression du récepteur ACE2 qui régule l’entrée du virus dans les cellules intestinales, rénales, alvéolaires, endothéliales. Aucune donnée solide : le traitement n’est jamais renseigné dans les études. Pas de recommandation pour un switch pour les inhibiteurs calciques. |
Consulter l'article | ||
|
11 mars 2020 JAMA Detection of SARS-CoV-2 in different types of Clinical Specimens Wang et al. |
1070 échantillons chez 205 patients. Positivité de la PCR : LBA (93%), crachats (72%), écoulement nasal (63%), écouvillonnage de gorge (32%), selles (29%), sang (1%), urines (0%). Attention à la transmission possible par les selles. |
Consulter l'article | |||
|
7 mars 2020 Kidney Int The Novel Coronavirus 2019 epidemic and kidneys Naicker S et Al. |
Physiopathologie de l’atteinte rénale |
Retour sur la pandémie Au 16 mars : 167511 pts 6606 décès dans 151 pays Physiopathologie de l’atteinte rénale : IRA 3-15%, 30-60% protéinurie Décès 2/3 des cas avec atteinte rénale Recommandations pour patients IRC et dialysés |
Consulter l'article | ||
|
7 mars 2020 The Lancet Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records Chen et al. |
Transmission foeto-maternelle |
La recherche du COVID-19 dans le liquide amniotique, le sang de cordon (en cours de grossesse) et par un prélèvement pharyngé (en période néonatal) était négative pour 9 femmes et nouveau-nés. Aucune femme n’a développé de pneumonie sévère ou n’est décédée en cours de grossesse. |
Consulter l'article | ||
|
28 février 2020 NEJM Clinical Characteristics of Coronavirus Disease 2019 in China Guan et al. |
Caractéristiques cliniques rétrospectives de l’infection à COVID-19 Critère primaire composite : admission en réanimation, ventilation mécanique, décès. |
1099 patients Critère primaire composite (6,1%) : admission en réanimation (5%), ventilation mécanique (2.3%), décès (1.4%). Symptômes les plus fréquents : fièvre (43.8% à l’admission et 88.7% en hospitalisation), toux (67.8%). Les diarrhées sont rares (3.8%). Le temps d’incubation médian est 4 jours (2-7). Il y a presque toujours une lymphopénie (83.2%). Le scanner montre le plus fréquemment du verre dépoli (56.4%). La radio ou le TDM thorax est normal chez 17.9% des patients non sévères. |
Consulter l'article | ||
|
24 février 2020 Lancet Respir Med Clinical course and outcomes of critically ill patients with SARSCoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Xiaobo Yang et al. |
Evolution clinique et pronostique rétrospective de 52 patients en réanimation Critère primaire : mortalité à 28 jours |
Le taux de mortalité est élevé en réanimation (61,5% à J28), le décès survenant en médiane à J7 après l’admission en soins intensifs. Les patients > 65 ans, avec comorbidités (diabète 22%, maladie cérébro-vasculaire 22%), atteints de SDRA (81%), ventilés (94%), sont les plus à risque de mortalité. |
Consulter l'article | ||
|
24 février 2020 Lancet Viral load of SARS-CoV-2 in clinical samples Pan et al. |
Evolution de la charge virale au cours de l’infection |
La charge virale prélevée sur écouvillonnage de la gorge ou expectoration atteint un pic 5 à 6 jours après le début des symptômes (104 à 107 copies/ml). La charge virale sur expectoration est plus élevée que sur écouvillonage de gorge. |
Consulter l'article | ||
|
15 février 2020 The Lancet Baricitinib as potential treatment for 2019-nCoV acute respiratory disease. Richardson et al. |
Utilité du Baricitinib dans un modèle ex-vivo |
Le Baricitinib inhibe efficacement AAK1. AAK1 est l’un des régulateurs de l’endocytose de ACE2 qui serait le récepteur de COVID-19 sur les cellules rénales, endothéliales, cardiaques, alvéolaires. Le Baricitinib pourrait donc réduire l’infection des cellules par le virus. |
Consulter l'article |

